高血圧、高血糖は危険信号!腎臓の状態を知る方法と改善策
腎臓の機能が低下し、慢性腎臓病(CKD)になると、心臓病や脳卒中といった病気に罹りやすくなるうえ、悪化すると透析療法が必要に。専門医に健康診断の見方や対策法などを教えてもらった。
取材・文/井上健二 イラストレーション/市村ゆり 取材協力・監修/黒尾誠(自治医科大学分子病態治療研究センター抗加齢医学研究部教授)、山縣邦弘(筑波大学医学医療系臨床医学域腎臓内科学教授)
初出『Tarzan』No.847・2022年12月15日発売<br />

eGFR値が前年から「5」以上落ちたら要注意
無口な腎臓の様子を知る手がかりは、健康診断の腎機能データ。注目は、糸球体が1分間に血液をどれだけ濾過できるかを示すeGFR(推算糸球体濾過量)。年齢、性別、血清クレアチニン値から推計する。
クレアチニンは、筋肉に含まれるタンパク質の老廃物。本来は尿中に排泄されるが、腎機能が落ちると血清クレアチニン値が高くなる。eGFR60未満で、慢性腎臓病(CKD)が疑われる。eGFR60とは、腎機能が健康時の60%に落ちたという意味である。
「とくにeGFRが、前年よりも5以上落ちたら、要注意です」(腎臓専門医の山縣邦弘先生)
この他、尿タンパクが出るなど、腎臓に明らかに障害が起きている状態が3か月以上続くとCKD。タンパク質は通常、腎臓で濾過されず体内に留まり、尿中にはごく少量しか出ない。尿タンパクが出ると、eGFRは下がりやすいので要注意。
高血圧で腎臓が悪くなり、腎臓が悪いと高血圧が進む
日本人の3人に1人は高血圧だが、血圧高めなら、腎臓ケアはマストだ。
腎臓は血液の濾過をスムーズに進めるため、体内の水分量と血圧を一定に保つ。そのバランスが崩れて血圧が高くなりすぎると腎臓に高い負担が加わり続け、CKDに陥りやすい。腎臓が悪くなると水分や塩分(ナトリウム)の排泄が滞るため、血圧が上がりやすくなり、さらに高血圧が重度化する。
この悪循環でeGFRは落ち、CKDも悪くなる。
腎臓を守りたいなら、血圧はメタボの基準値よりもやや厳しく、最高血圧130mmHg、最低血圧80mmHgに管理するのが正解。
血圧は日々変わるから、1年に1回健康診断で測るだけでは不十分。ダイエット時、1年に1回体重を量って満足する人はいないはずだ。血圧高めなら、家庭用血圧計を買い、毎日決まった時間に血圧を測ろう。
CKDになると心臓病や脳卒中のリスクが約3倍になる
CKDになると、腎臓が傷むだけではない。心臓病や脳卒中といった死を招く血管の病気にもなりやすくなる。そのリスクは、健常者の約3倍だ。
CKDの有無で見た心血管疾患の累積発生率
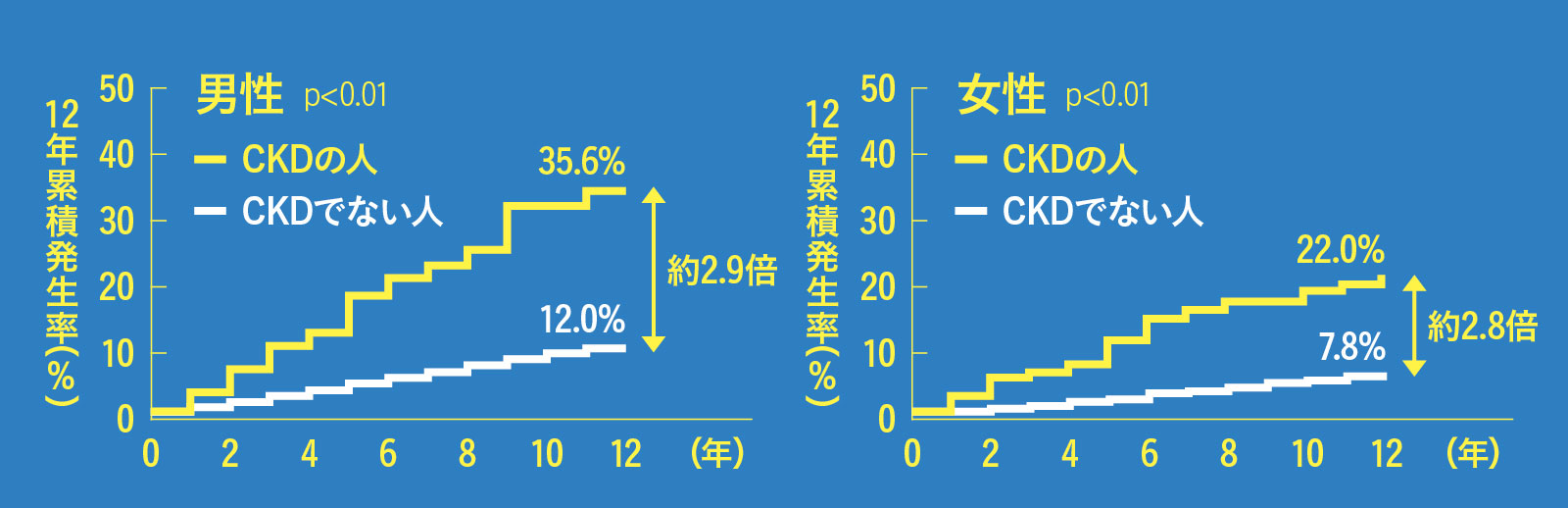
福岡県久山町で九州大学が行う久山町研究のデータ。男女2,634人の12年間累積発生率は、CKDがある人で男女ともに約3倍になっている。 Ninomiya T, et al. Kidney Int 68: 228-236、2005
CKDで腎機能が15%未満(eGFR15未満)になると、腎機能を人工的に補う透析療法が必要になる。
「血液透析と腹膜透析があり、90%以上が前者を選びます」(山縣先生)
血液透析は施設で血液を体外に取り出し、人工透析装置を通して濾過し、体内に戻す方法。腹膜透析は、透析液をお腹の腹腔内に注入し、腹膜を通して老廃物を透析液へ移動させて回収する。自宅でも行える。
透析費用は、1人年間500万円。自己負担は月1万円ほどで、ほぼ全額が健康保険でカバーされる。透析患者は34万人だから、毎年1兆7000億円の国費が投入されている。日本は人口当たりの透析患者数は世界有数だが、その一因に欧米で主流の腎移植が進まないこともある。
24時間蓄尿検査で塩分摂取を“見える化”する
血圧を下げて腎臓を守るなら、真っ先に取り組みたいのは、減塩。塩分の体内濃度は、腎臓が一定に保つ。このため、塩分が増えると、濃度を維持しようと血管内の水分量が増えるから、血圧は上がる。
この他、過剰な塩分は血管を縮める交感神経を興奮させるので、血圧はより上がりやすい。腎臓は塩分をうまく排泄できないので、減塩が頼りだ。
日本人は1日平均10g以上の塩分を摂っているが、高血圧予防のためには1日6g未満に抑えるべき。6gの塩分は、わずか小さじ1杯だ。減塩のコツは下にリストアップした通り。できることから始めよう。
減塩の主なポイント
- 醬油や味噌を減塩タイプにして使用量を減らす。
- 旨味を効かせた調理を心掛ける。
- 香辛料、酢、レモン汁をうまく活用する。
- ラーメンなど麺類のスープを残す。
- 加工食品、インスタント食品を食べる回数を減らす。
- 梅干し、漬物、佃煮、干物、生ハムの摂取を減らす。
体重を知ると減量に意欲的になるように、塩分摂取の“見える化”で減塩にも前向きに。そこで有効なのが、腎臓内科での24時間蓄尿検査。
「24時間の尿を全部溜め、一部を検査すると1日の塩分とタンパク質の摂取量がわかります」(山縣先生)
血糖値高めも腎臓の危険信号だ
CKDで増えたのが、糖尿病の合併症によるもの。糖尿病性腎症と呼ばれる。
糖尿病とは、血糖値を下げるインスリンの作用が不十分となり、血糖値が高くなり、下がらなくなる病気。予備群を含む患者数は約2000万人で、高血圧と並ぶ国民病である。
腎臓の濾過システムを支えるのは毛細血管。高血糖だと毛細血管がボロボロになり、腎機能が落ちてCKDに陥る。前述のようにCKDが進むと透析が求められるが、糖尿病性腎症から新たに透析患者になる人は年間1万6000人。新規透析患者の約40%で、原因疾患の1位だ。
慢性透析に至る原因疾患の推移
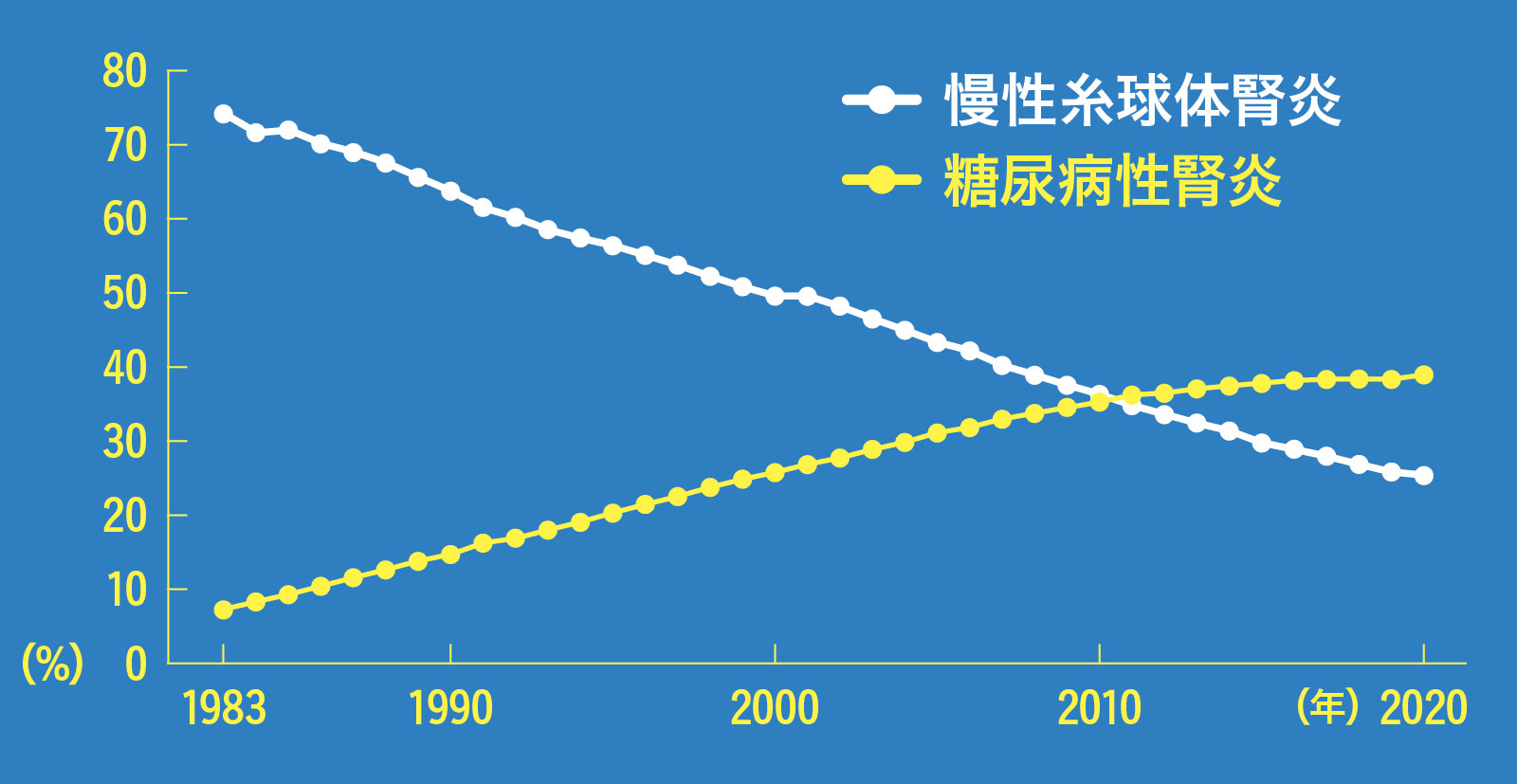
慢性糸球体腎炎が減り続ける一方、糖尿病から慢性透析になる人は1983年以来、右肩上がりで増え続けている。出典/一般社団法人日本透析医学会『わが国の慢性透析療法の現況(2020年12月31日現在)』
糖尿病を避けるには、健康診断などで血糖値をチェック。高くならないように気をつける。血糖値を上げるのは糖質のみだから、血糖値が高くなったら、ラーメン+ご飯などのダブル糖質を避け、清涼飲料水などの甘いモノを控えよう。
タンパク質よりもカロリーに注意する
腎臓はタンパク質を代謝する。ゆえに以前、タンパク質の摂りすぎは、腎臓のために控えるべきとされてきた。
「かつて若者を中心に多かった慢性糸球体腎炎では、タンパク質の制限が求められました」(山縣先生)
でも、高齢化が進み、慢性糸球体腎炎が減り、状況は少し変わった。
厚生労働省の『日本人の食事摂取基準(2020年版)』では、高タンパク質食と低タンパク質食を比べ、腎機能(糸球体濾過率)に与える影響に違いはなかったとしている。このことから、タンパク質の耐容上限量はとくに設定されていない。
ただ、動物性タンパク質の摂取を増やすと、脂質やカロリーやリンの過剰摂取となり、腎臓に損害を与える恐れがある。適正カロリーを守り、偏りなく栄養を摂ることが鉄則。
腎臓を守るため、タンパク質量は日本人の平均的な摂取量である体重1kg当たり0.8g前後が目安。


