気づかず進行すると手遅れに。放っておくと怖い腎臓の病気。
初期は無症状だが、ゆっくり進行して徐々にカラダを蝕んでいく。それが腎臓にまつわる病気の怖いところ。症状や治療法を押さえ、小さなサインを見逃さないようにしよう。
編集・取材・文/オカモトノブコ イラストレーション/上田よう
初出『Tarzan』No.893・2024年12月12日発売

教えてくれた人
森勇磨(もり・ゆうま)/神戸大学医学部卒業。救急総合内科や産業医としての勤務から予防医学の必要性を痛感し、YouTube『予防医学ch/医師監修 ウチカラクリニック』を開設。『40歳からの予防医学』など著書多数。
山本健人(やまもと・たけひと)/京都大学医学部卒業。外科専門医、消化器病専門医、感染症専門医、がん治療認定医など。正しい医学情報を一般にも分かりやすく解説し、近著の『すばらしい医学』はシリーズ累計23万部に。
腎盂腎炎|尿道から侵入した雑菌が細菌感染を引き起こす。
尿道から雑菌が侵入し、腎臓に細菌感染を起こす尿路感染症の一種。前立腺肥大症や尿路結石などで尿路が閉塞すると、尿が滞留して細菌の増殖を引き起こしやすくなる。また女性の場合は尿道口と肛門の距離が近く、さらに男性に比べて尿道が短いことで細菌が上流に到達しやすいため、感染リスクはより高くなると考えられる。
急性の場合は腰や背中の痛みに加え、膀胱炎と同じく排尿時痛、頻尿、残尿感、また発熱や倦怠感といった重い風邪のような症状も表れる。繰り返すことで慢性化し、腎臓の機能が低下する場合も。
細菌感染が原因のため、治療法は抗生物質による薬物療法が中心に。重症の場合は入院するケースもあるが、点滴治療などで完治は可能だ。また尿路の基礎疾患がある場合は、あわせてその治療も行われる。
痛風腎|尿酸の結晶化が原因で痛風でなくとも発症する。
プリン体を含む食品を多く摂取するなどで高尿酸血症が続き、尿酸が結晶化して腎臓の組織を障害するもの。
高尿酸血症による痛風や尿路結石などの症状がなく、また尿酸値が必ずしも高くない場合も正常値を上回ると発症することがあるため注意。慢性腎臓病で見られる症状が表れてから気付くケースも多い。
罹ってしまうと薬物療法による高尿酸血症の改善に加え、合併しやすい生活習慣病の対策も必須に。
IgA腎症|腎臓に慢性的な炎症が起こる国指定難病の自己免疫疾患。
国指定難病のひとつで、腎臓の糸球体に免疫グロブリンのIgAというタンパクが沈着して慢性的な炎症が起きる。発症の原因は不明だが、血液中に増加した異常なIgA(糖鎖異常IgA)によると考えられ、健康診断でタンパク尿や血尿が検出されて見つかることが多い。
初期は無症状だが、ゆっくり進行して徐々に腎機能が低下する。未治療のままだと高血圧の合併や頻尿、むくみ、かゆみといった腎不全の症状が表れ、やがて人工透析に至るケースもある。
進行度にもよるが、免疫抑制薬や炎症を抑える副腎皮質ステロイドなどで腎臓への負担を減らす治療が行われる。また国内では、免疫に関わる扁桃腺を摘出する手術とステロイド薬の点滴を組み合わせた「扁摘パルス療法」が普及し、一定の成果を上げている。
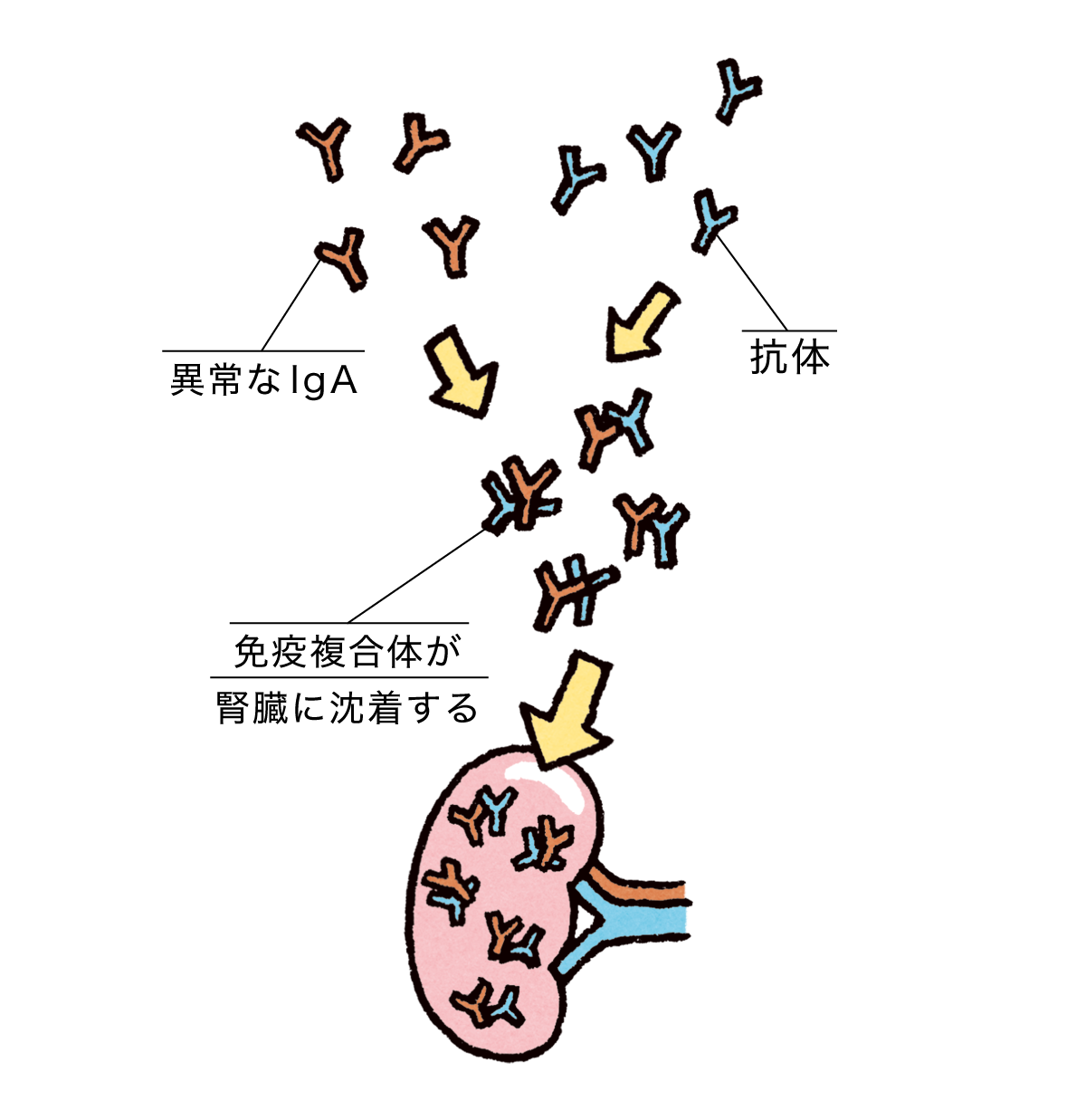
異常なIgA(糖鎖異常IgA)が血中に増え、これにくっつく抗体も同時に増加。固まった免疫複合体が腎臓に溜まって腎障害が進行する。
高血圧性腎症|腎臓の血管に動脈硬化が起きて硬く小さく縮む。
CKD(慢性腎臓病)の原因疾患のひとつ。高血圧が長く続くと腎臓の細動脈に圧力がかかり、これに反応して血管内の細胞が増殖。血管が狭まって動脈硬化を引き起こす。すると本来は豊富な血液が流れる腎臓の糸球体で血流が悪化し、腎臓全体が少しずつ硬く、小さく縮むのが腎硬化症のメカニズムだ。ほかの原因で腎機能が低下した場合も、高血圧の影響が加わると進行がさらに早まる。
自覚症状に乏しいのはCKDに共通するもの。腎機能の低下で血液中のナトリウム量がうまく調整できずに濃度が高まると、これを薄めるために血液の量が増え、さらに血圧が上がる悪循環に陥る。
治療では降圧剤の服用や生活習慣の改善によって、適切に血圧をコントロールすることが重要となる。放置すると高齢になって透析が必要となる場合も多く、透析導入の原因疾患では第2位を占めている。
糖尿病性腎臓病|腎臓の微細な血管にダメージを与え、人工透析の原因では4割以上に。
糖尿病によって生じる3大合併症のひとつ。高血糖の状態が長く続いて腎臓内の微小な血管が詰まったり、ダメージを受けたりして老廃物を尿に排出する機能が低下する。2型糖尿病患者の40〜50%が罹患しているとの報告もある。
血糖値のコントロールが不十分だと10〜15年で発症するとされ、進行度は検査値により5つに分類される(表参照)。第4期の腎不全期には透析の検討を始め、腎機能がほぼ失われた第5期ではこれが必須に。こうした腎不全の状態では、神経症状による頭痛や意識障害、心血管症状、視力障害、出血症状、肺水腫などによる呼吸困難、下痢や嘔吐、アンモニアのような口臭など、ありとあらゆる不調が全身に表れる。
治療では食事や運動など生活習慣の改善はマスト。投薬治療では、腎機能を低下させるリンを吸着・排泄する薬や、血糖をコントロールする薬などがさまざまに組み合わされる。最近では、インスリンを分泌させながら脳や胃腸にも作用し、食欲を抑制して肥満を改善するGLP-1受容体作動薬も多く使われる。
糖尿病性腎臓病の進み方
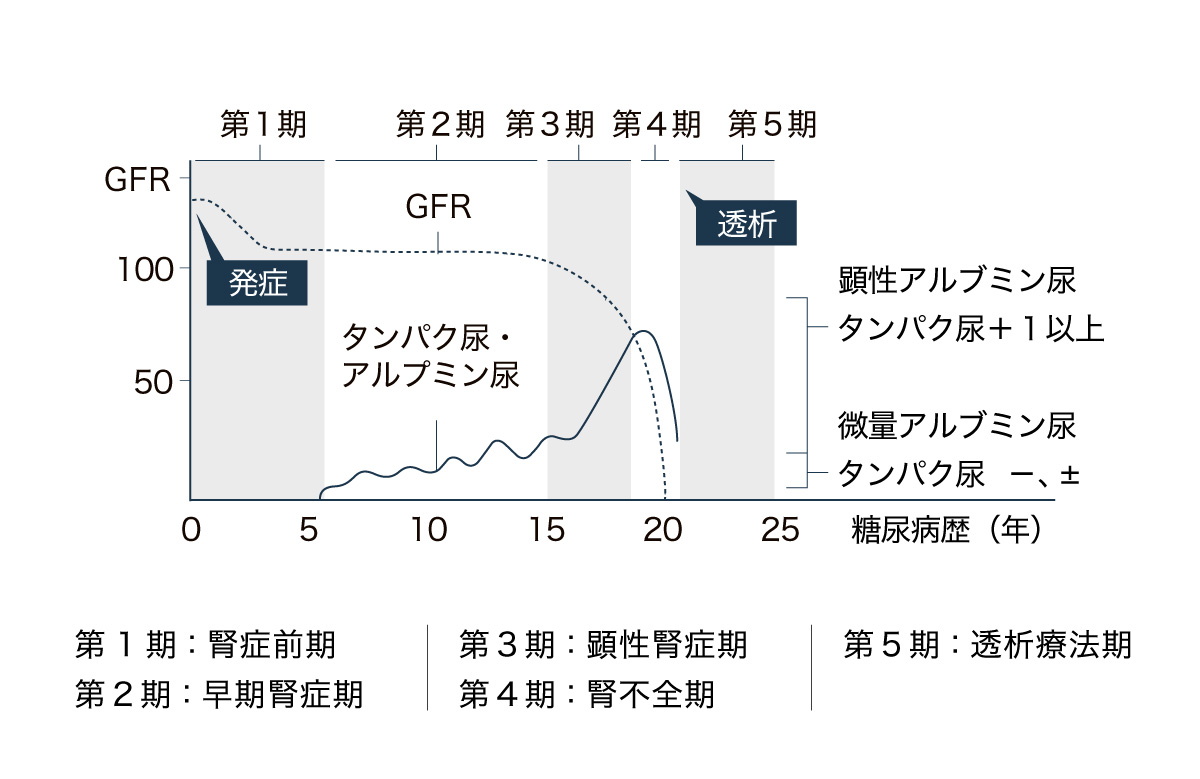
初期は自覚症状がなく、症状が表れた中期以降は病院での治療が必須に。腎不全期にはさまざまな合併症が表れ、全身の機能が極度に低下して透析が必要になる。
日本腎臓学会編 『CKD診療ガイド2012』より改変
末期腎不全|人工透析が必須に。
人工透析の原因で、実に4割以上にも上る糖尿病性腎臓病。腎不全が進行すると血中に老廃物などが溜まり、正常な量の尿が作れない「尿毒症」が起きると命にも関わる。
とはいえ、透析になれば生活上の負担も大。一般に多いのは血液透析だが、4〜5時間の通院が週3回、事前に行う血管の手術跡や針刺しで腕がボコボコに膨らむことも。一方、自分で行える腹膜透析での通院は月1、2回だが1日の交換頻度が多く、また腹膜は5〜8年ほどで劣化するため、最終的には血液透析へと移行する。
腹膜透析
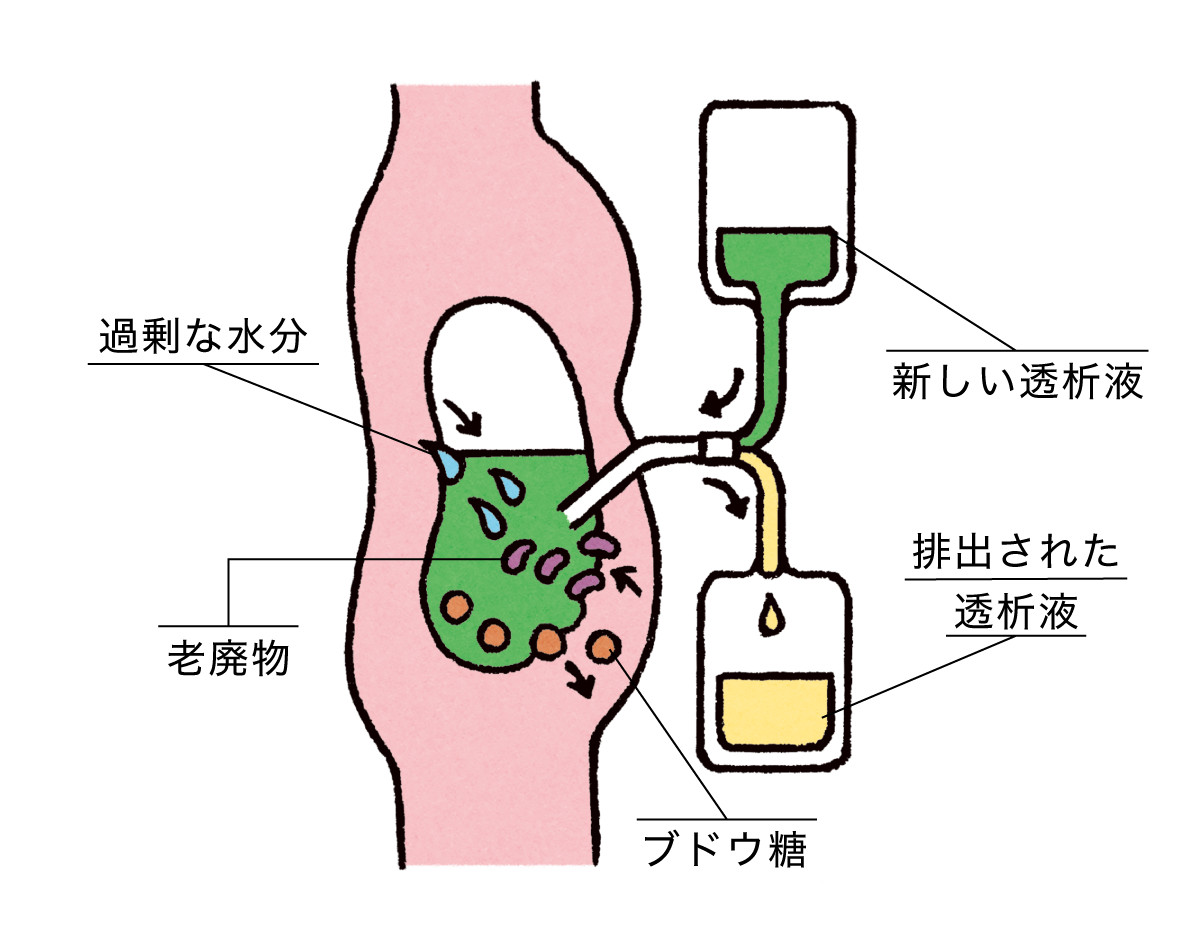 事前の手術で腹腔に細い管を埋め込み、透析液を注入して一定時間置くと、腹膜を介して血中の余分な水分や老廃物が透析液に移動する。自宅や出先で行えるのがメリットだが、1日4回の交換が必要。
事前の手術で腹腔に細い管を埋め込み、透析液を注入して一定時間置くと、腹膜を介して血中の余分な水分や老廃物が透析液に移動する。自宅や出先で行えるのがメリットだが、1日4回の交換が必要。
血液透析
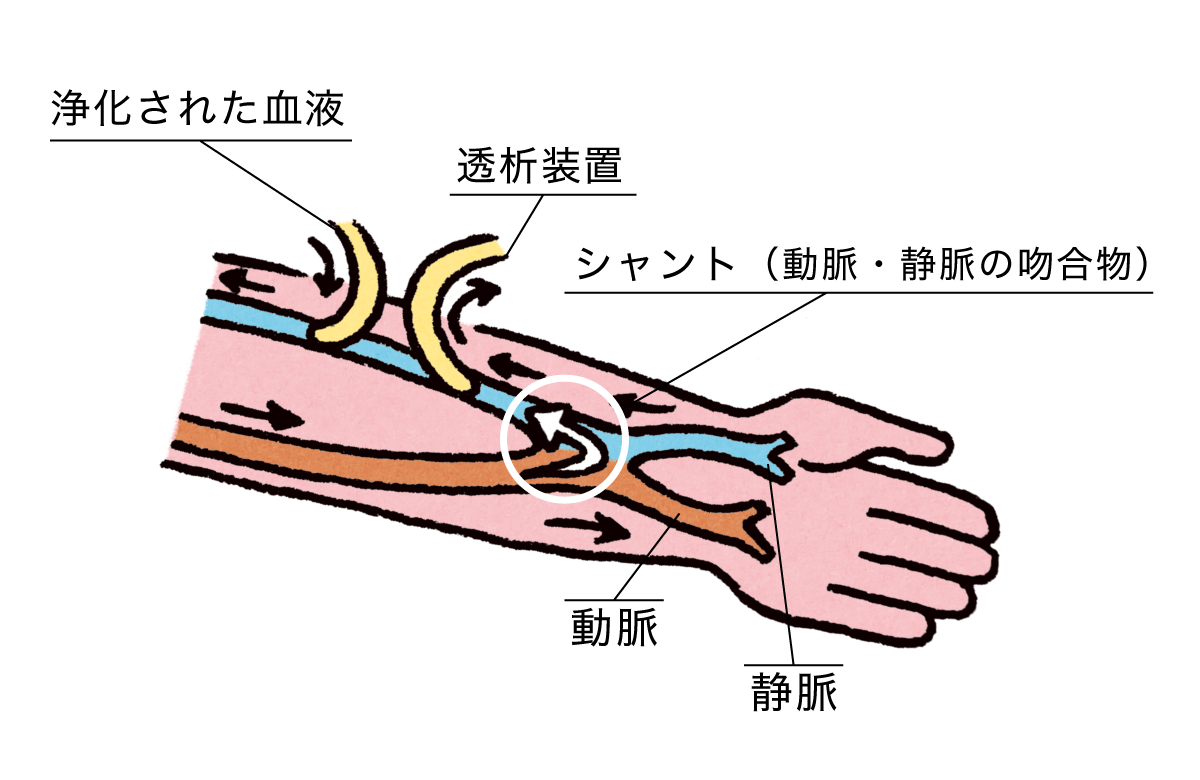
大量の血液を送り出すため、動脈と静脈をつなぐ手術(シャント作成術)が事前に必要。この静脈に針を2本刺して血液を取り出し、透析装置で老廃物などを取り除いて体内に戻す操作を連続して行う。
腎がん|早期発見&治療がカギに!ステージ別10年生存率と治療の現在地。
がんはもはや“不治の病”でないけれど、下の表を見れば早期発見が重要なのは一目瞭然。現在、行われている治療法と併せて見ていこう。
がんを切除できれば予後は良好になる可能性が高い。
全がんのなかで発生頻度はさほど高くないが、透析期間が長くなると高リスクに。一般には手術による外科治療(部分切除または摘除)が行われる。がんが小さい場合は、体の外から針を刺してアルゴンガスで組織を凍らせ、がん細胞を死滅させる「凍結療法」も負担がより少ない選択肢だ。ステージ4でがんが広がっていたり、転移がある場合は薬物療法や放射線治療を行うこともある。
| ステージ1 | 82.8% |
| ステージ2 | 68.7% |
| ステージ3 | 55.7% |
| ステージ4 | 7.3% |
| 全体 | 66.4% |
データ出典/国立がん研究センターがん情報サービス「がん統計報告書」より


