悲観も楽観も…自己判断は危険。誤解だらけの「痛みの正体」
低気圧が続くと頭を抱える、肩こりとは10年来の付き合いだ。恋でもないのに胸が締め付けられる…。その苦しみは脳が生んでいた。痛みを感じる意外なメカニズムと種類や性質の違い、さらには根強く残る誤解も解説。敵を知り、その痛みと正しく向き合おう。
取材・文/松岡真子 イラストレーション/Hi there 取材協力/北原雅樹(医師、横浜市立大学附属市民総合医療センター ペインクリニック内科部長)
初出『Tarzan』No.860・2023年7月6日発売


北原雅樹さん
教えてくれた人
きたはら・まさき/医師。専門は難治性慢性疼痛。東京大学医学部卒業。大学病院を経てワシントン州立ワシントン大学集学的痛み治療センターに臨床留学。東京慈恵医科大学ペインクリニック診療部長を務め、2017年より現職。
そもそも「痛み」とは?

捻挫した足首がズキズキする、下痢で胃がキリキリ痛む。ケガや病によるその苦しみは経験がモノをいわせているという。
「痛みとはカラダが傷つく時に起こる不快な感覚と感情のこと。それは主観的なもので体験を通じて学んでいきます。
象徴的なエピソードとして、生まれて初めて予防接種を受ける赤ちゃんは痛がるそぶりを見せません。でも、2度目以降は泣く人数が増えていく。なぜかというと周りが針を刺されて泣いているから。その様子を見て“注射は痛いもの”という認識をしていくのです」(北原雅樹さん)
組織の損傷や、不快な刺激で脂汗が滲んだり、心拍数が上がるなどの変化が起こる。イヤな出来事とカラダの反応がセットとなって、“痛み”の感覚が個々人で醸成されていくのだ。
「ケガや病気に伴って引き起こされるため、症状が治まれば、通常、痛みは消えていきます。ただ、ひと口に痛みといってもきっかけはさまざま。急性痛と慢性痛では性質も対処法も異なります。
真の原因を突き止めて適切な処置を行うには、幅広い知見が必要。残念ながら、現在の日本では医師も患者も痛みに対する知識が不足しています」
痛みを招く、3つの要因
痛みには3つの引き金がある。
「1つ目は侵害受容性疼痛です。ケガなどによって組織の損傷が起こる、もしくはその危険がある、ただし神経へのダメージを伴わないもの。2つ目は神経障害性疼痛。帯状疱疹神経痛をはじめ脊髄の圧迫による痛み、中枢神経や末梢神経への直接の損傷が発端となるものです。3つ目は心理・社会的要因によるもの。不安やストレスなどの感情や環境が深く関わっています」
なかでも注目すべきは心理・社会的要因であると北原さん。
「痛みはストレス反応の一種でもあるため、その人の弱い部分に表れやすい。私の患者に腰と足の痛みを訴える高校生がいました。彼は中学から毎日7時に登校、19時以降は部活に勤しんでいました。平均睡眠時間は4〜5時間。週末も試合でオフはなし。それが当然だと思っていた。
でも、深層心理では力尽きていて、ケガなど直接の原因はなくとも痛みとしてカラダが悲鳴を上げてきた。このように患部の診察だけでは特定できない原因が潜む場合も多いのです」
急性痛と慢性痛の違い

痛みは2種類に大別できる。
「指を切る、虫垂炎を起こすなど、理由がはっきりとしている急性痛。医師は痛みを治療するのではなく、その原因を見つけて対処します。
ケガや病気が回復するにつれて痛みも消え、苦しむのは短期間であることがほとんどです。ただ、適切な治療を施さないと、ほかの痛みを誘発し、慢性痛に発展するケースもあるので油断は禁物です」
単純明快な急性痛と比べて、一筋縄で済まないのが慢性痛だ。
「急性疾患の通常の経過、あるいは創傷の治癒に要する妥当な時間を超えて、3か月以上にわたって持続する痛みを指します。
もし、先に挙げた症例が完治をしても痛みが残ったなら、慢性痛に移行した可能性が高い。その場合は鎮痛ではなく、別視点の治療が必要になります。そのほかの慢性痛は、いつ、何がきっかけで起こったか分からないものも多い。代表例の肩こりは、引き金となった出来事を答えられない人がほとんどです」
急性痛と慢性痛の違い
| 急性痛 | 慢性痛 | |
|---|---|---|
| 原因 | 組織の傷害など明らか | 不明確or原因よりも痛みが大きい |
| 捉え方 | 組織の損傷へのアラーム | アラームシステムの故障 |
| 検査 | 痛みの原因を探る。有用(必須の場合も) |
急性痛でないことの確認。有用ではない(誤解を生むこともある) |
| 治療 | 組織傷害の治癒の促進。主な目的は鎮痛 |
ADL/QOLの向上。鎮痛が主ではない |
提供/北原雅樹
治療法の有効性
| 急性痛 | 慢性痛 | |
|---|---|---|
| 薬物療法 | 著効 | 補助的 |
| 運動療法 | 無効もしくは悪化 | 有効 |
| 心理療法 | やや有効 | 有効 |
| 生活習慣の改善 | ほぼ無効 | 有効 |
| 神経ブロック療法など | 有効 | 有効なケースもあり |
| 手術など | 有効(必須)なこともあり | 稀に有効 |
提供/北原雅樹
痛みに潜む2つの罠
下の「痛みの3要素のモデル」は原因の関係性を明瞭に描いているように読めるが、これこそが罠なのだと北原さん。
「なぜなら、心理・社会的要因が抜け落ちています。日本は急性疾患の診断・治療に主眼が置かれ、欧米と比べると臨床心理に対する理解が遅れています。そのため、痛みの原因が不明だと患者が抱えるココロの問題と捉えてしまいがちなのです」
日本基準の罠
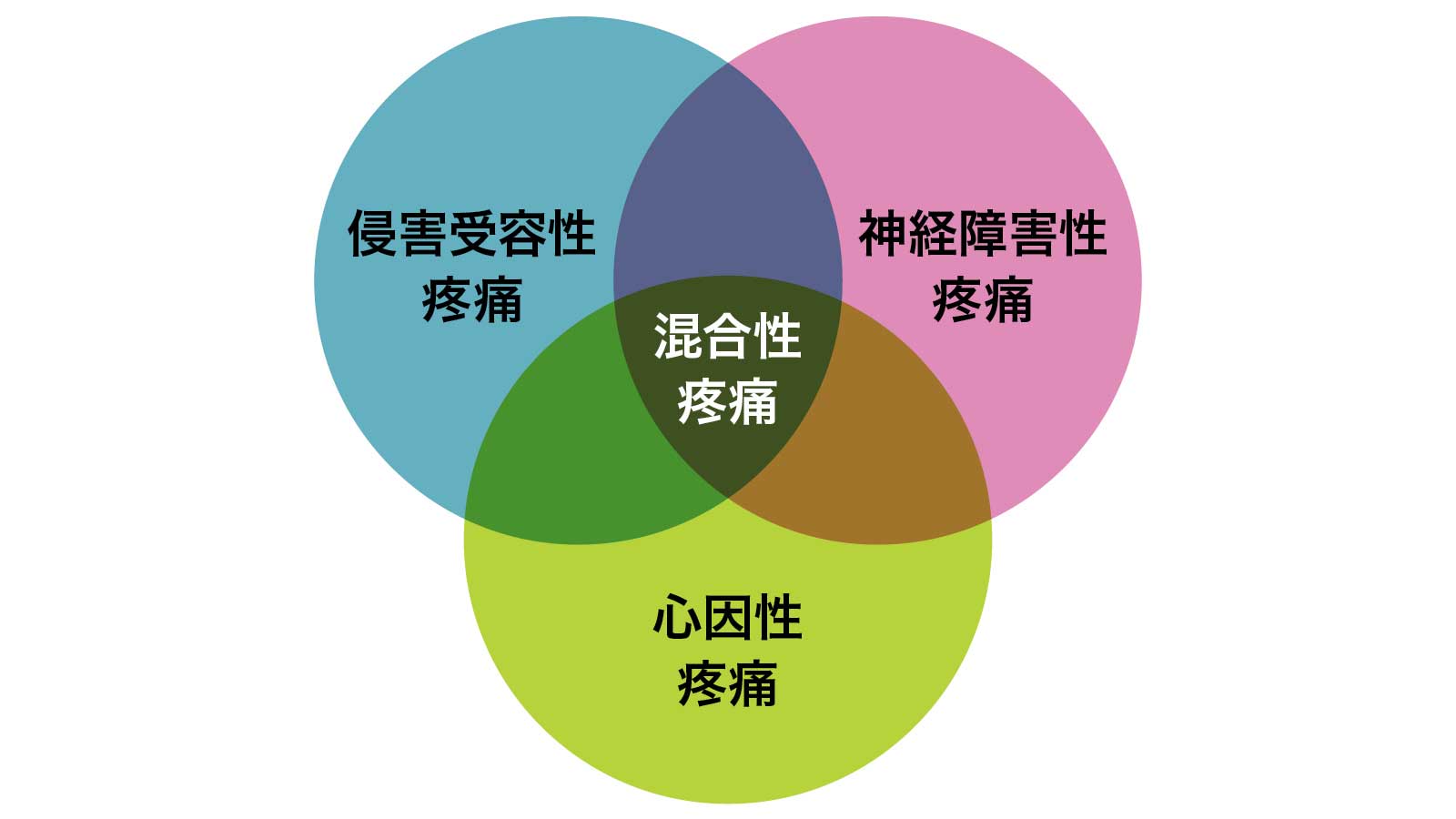
旧来の日本独自の痛み分類 提供/北原雅樹
国際疼痛学会では「痛みには心理的・社会的要因が関与する」と定義しているが、日本では長らく「心因性疼痛」と単純化されてきた。痛みを抱える人の心理や置かれる環境と習慣は見落とされることが多い。
さらに医師と患者でもう一つ大きな誤解をしているポイントがあると続ける。
「診断名が付くことで、全てが解決すると思い込んでいます。でも、慢性痛はそうではない。現に、本態性高血圧や突発性難聴のように、病を表す名はあっても病因は不明で根治しにくいものもあります。
一方、病因の判明によって治療の道が拓ける、逆に病因が分からないと絶望的だという先入観も根強い。診断名もなく、原因が究明できていなくても、打つ手はあります。むしろ、病名にこだわりすぎて自分が信じたい情報だけを集めて深みにハマる方が危険です」
診断名の罠
急性痛の場合は治療方針を決めるために疾患名の特定が肝要だ。専門医の育成に注力してきた日本では慢性痛でも同様の動きが見られ、診断名の確定が重要視されがちに。
診断名と治療法についての誤解

提供/北原雅樹
痛みは修飾されるものである

肩がガチガチに凝って辛くて仕方ない、膝が痛くて歩けない。苦しみで頭の中がいっぱいになるのはなぜだろう。
「痛みの感覚は脳が支配しています。患部から神経を介して症状が脳へ伝わり、痛みとして認識。一方で脳内では内臓や自律神経から送られてくる信号も同時に処理しています。そのなかで痛みの情報だけを意識的に峻別することは通常、困難です。
それでも七転八倒してしまうのは、それほどまでに意識が痛みに集中しているから。そうすると、脳が誤作動を起こし、本来であれば針1本を刺した程度の刺激であっても何千倍にも“修飾”させていきます。知らぬうちに感度が上がってしまうのです。その結果、必要以上に大変な状況だと脳が誤った判断を下すようになります」
気のせい、の痛みも多いのか。
「主観的な感覚ゆえに感度の高さには個人差がありますが、もちろん、気のせいだけで痛みは生じません。ただ、脳の働き方でその度合いは変えられます。誤作動を正常に戻す手立てとして、例えば運動療法は有効です。カラダを動かすと脳はその情報で満たされるので、痛みを感じづらくなるのです」
誤解だらけの「神経痛」
臀部から脚にかけて痛みが走ると坐骨神経痛だと一括りにされがちだが、違う場合も多い。
「症状が痛みのみであれば正確には違います。坐骨神経は脊髄から分かれた多くの神経が束となり、腰から臀部を経て、脚の後ろ側から指先まで延びる大きな末梢神経。ここに障害が起こると、下肢の裏側全体にビリビリとした痛みが生じると同時に、感覚がおかしくなるので、患部に氷を当てるだけで跳び上がるといった異常な反応を示したり、麻痺することも。さらには筋力の低下も伴う。
つまりこれらの症状のどれかが出ない限りいわゆる坐骨神経痛とはいえません。首から下の運動・感覚神経は一本の束で通っているので、肋間神経痛も同様。肋間筋の異常収縮である可能性が高いです」
ただし顔だけは例外だ。
「感覚・運動神経が分かれており、三叉神経の障害だけでも鼻横や歯ぐき、目の周りが痛みます。いわゆる三叉神経痛です」
ただ、こんな痛みには要注意
これまで沈黙を守っていた臓器や血管が、突然、急性痛となって爆発することもある。なかには危険な疾患の警告の場合も。
「重大な疾患が潜む危険のある症状をレッドフラッグサインと言います。部位にかかわらず、痛くて眠れない、もしくは痛すぎて目が覚めるのは危険です。慢性痛であればどんなに痛くても眠れるもの。
たとえ就寝前まで痛みに苦しんでいたとしても、いつの間にか寝ているようなら心配ありません。その他にも、胸なら意識が朦朧とする、腹痛の場合は吐き気&嘔吐にも襲われる、といった+αの症状も見受けられます」
なかでも慢性痛との区別が難しい頭痛の詳細を教わった。
「まずは半年以内に悩まされるようになったか否か。最近の出来事であれば、痺れ、物が二重に見える、朝起きた時だけ痛む、嘔吐、意識障害などがあるかをチェック。いずれかに該当したら脳血管障害などの病気が原因で起こる二次性頭痛の疑いが。
特に異常のないものは一次性頭痛と呼ばれ慢性痛になります。それが片頭痛の場合は、三叉神経の炎症を抑えるCGRP関連薬などで治せます。また、自己判断で鎮痛剤を服用し続けていると薬物乱用性頭痛にもなりかねないので、早めに対処を」
急性痛のレッドフラッグサインと考えられる疾患例
| 頭 | |
|---|---|
| 症状 | 6か月以内に新たに発生、意識障害、嘔吐、痺れ、物が二重に見える、嗅覚異常、手足の細かな動きができない、など |
| 症状例 |
くも膜下出血、脳出血、脳腫瘍、慢性硬膜下血腫、髄膜炎・脳炎など |
| 胸部 | |
|---|---|
| 症状 | 眠れない、痛くて目覚める、七転八倒するなど耐えられないレベルの激痛。場合によっては発症後すぐに意識消失し、死に至ることも。呼吸苦、意識レベル低下、動悸・息切れなど |
| 疾患例 |
心血管系疾患:狭心症、心筋梗塞、(胸部)大動脈瘤、(胸部)大動脈解離 など |
| 腹部(下腹部を含む) | |
|---|---|
| 症状 |
耐えられないレベルの激痛。腹部臓器の異常は吐き気や嘔吐を伴い、炎症系は発熱もあり。泌尿・生殖系は出血、消化器系は黒い便や形状変化も見られる。 |
| 疾患例 |
血管系:(腰部)大動脈瘤、(腰部)大動脈解離 など |
| 背中 | |
|---|---|
| 症状 |
眠れない、痛くて目覚める、七転八倒するなど耐えられないレベルの激痛 |
| 疾患例 |
心血管系疾患:狭心症、心筋梗塞、(胸部・腹部)大動脈瘤、(胸部・腹部)大動脈解離 など |
慢性痛克服のカギは己にあり

日本人の約2000万人が慢性痛を抱えているとされる。
「長引く痛みを改善していくにあたって、診断名にこだわることにはあまり意味がありません。それよりも生活習慣の見直しが重要。例えば歩きスマホ。首と肩への負担は大きく、凝りや痛みを招くのは自明です。
重度の肩こりに悩むある患者さんは1日計150分間の歯磨き習慣があることが発覚。全ての病因に歯周病があると思い込み歯磨きを徹底しており、肩こりの引き金になっていた。正しいブラッシングを教えて5分に短縮させると、肩こりも解消。
その他にも喫煙は血行を阻害しますし、“スポーツ”は“適度な運動”とは根本的に違い、ケガや痛みの要因になり得る。自分の習慣の中に問題が潜んでいるとはなかなか思えないものなのです」
また、慢性痛の原因の約8割は硬くなった筋肉にあるそうだ。
「放っておくとトリガーポイントと呼ばれるしこりとなり、筋・筋膜性疼痛症候群の原因となります。遠く離れた場所にも痛みが分散されるようになるのです。しなやかな筋肉を生むために、毎日のストレッチと適度な運動を習慣づけましょう」
まずは日常生活の見直しを。
当てはまったら要注意!慢性痛を招く15の習慣リスト
- 歩きスマホをしている
- 食事は牛丼やラーメンなどで済ませることが多い
- 10年前と生活習慣が変わっていない
- 痛みを感じたら引きこもって動かない
- 平均睡眠時間は5時間以下
- 週一度のスポーツで運動不足を解消
- 愛煙家
- 眠る前の一杯が欠かせない
- PCモニターにかじりつくため猫背になっている
- ヒールのある靴をよく履く
- お腹まわりの肉が気になってきている
- 入浴はもっぱらシャワー
- 一日のタスクをこなすのに精一杯
- 5年後の夢は特になし
- 読書、映画鑑賞などインドアな趣味が多い




