狭心症、心不全に不整脈。知っておきたい心臓の病気7選。
人間の活動の根幹を支える心臓。気になる不具合があればすぐにでも解決したい。ここでは心臓にまつわる代表的な病気をピックアップ。正しい知識と理解で備えよう。
取材・文/鈴木一朗 イラストレーション/泰間敬視 監修/松本都恵子(松本内科院長) 編集/堀越和幸
初出『Tarzan』No.886・2024年8月22日発売

不意に症状が表れる心房細動(しんぼうさいどう)。
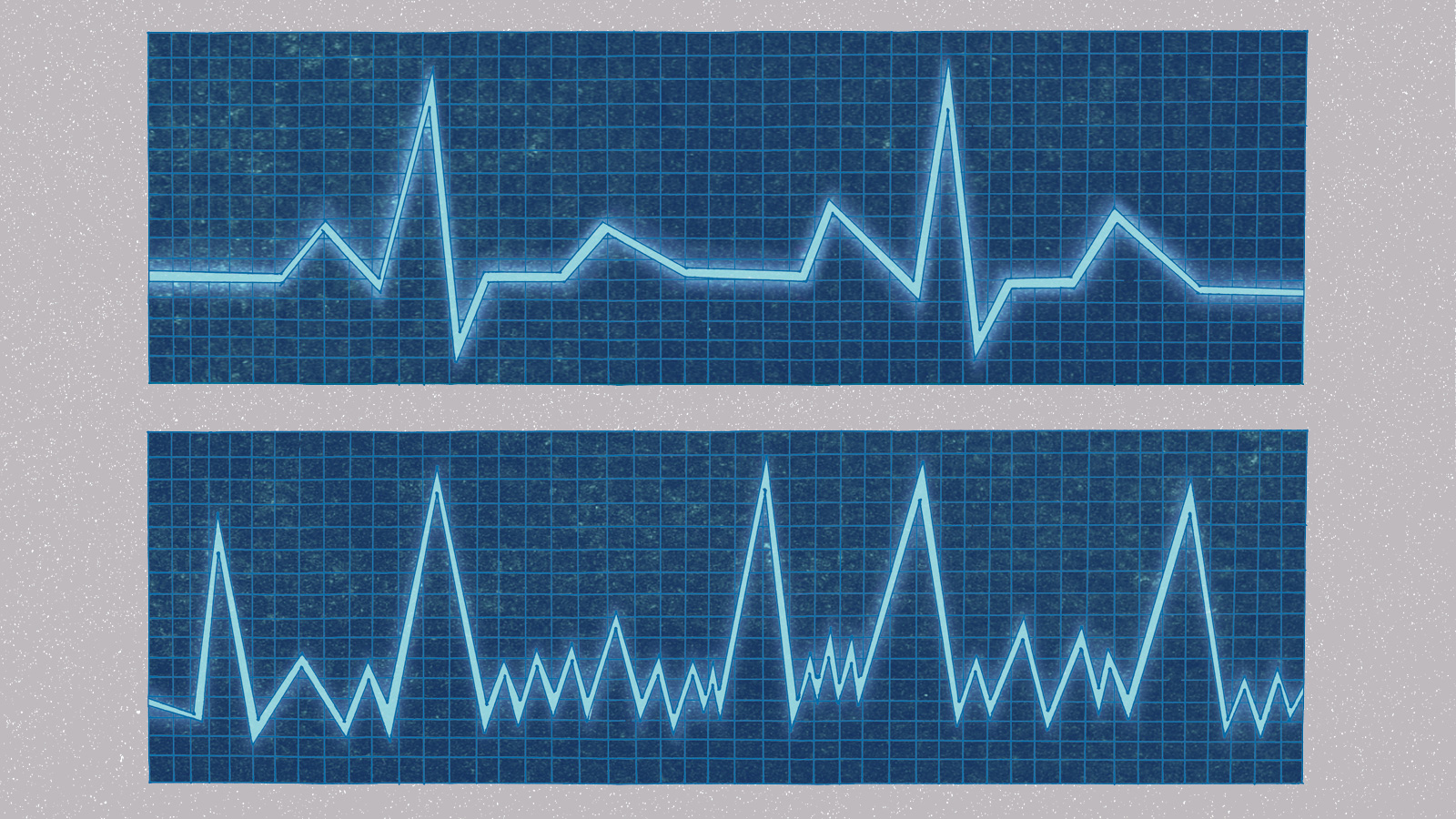
普通、心臓は1分間で60~80回動く。だが、心房細動ではそれが300~600回に。上のグラフが通常の心拍と心房細動を比較したモノ。心房細動(下)は細かく震えている。
心臓の拍動は洞結節(どうけっせつ)から発せられる電気信号で起こる。だが、心房細動では、肺静脈などからの信号に心筋が反応し拍動が乱れる。
洞結節以外の場所から出る異常信号が問題。
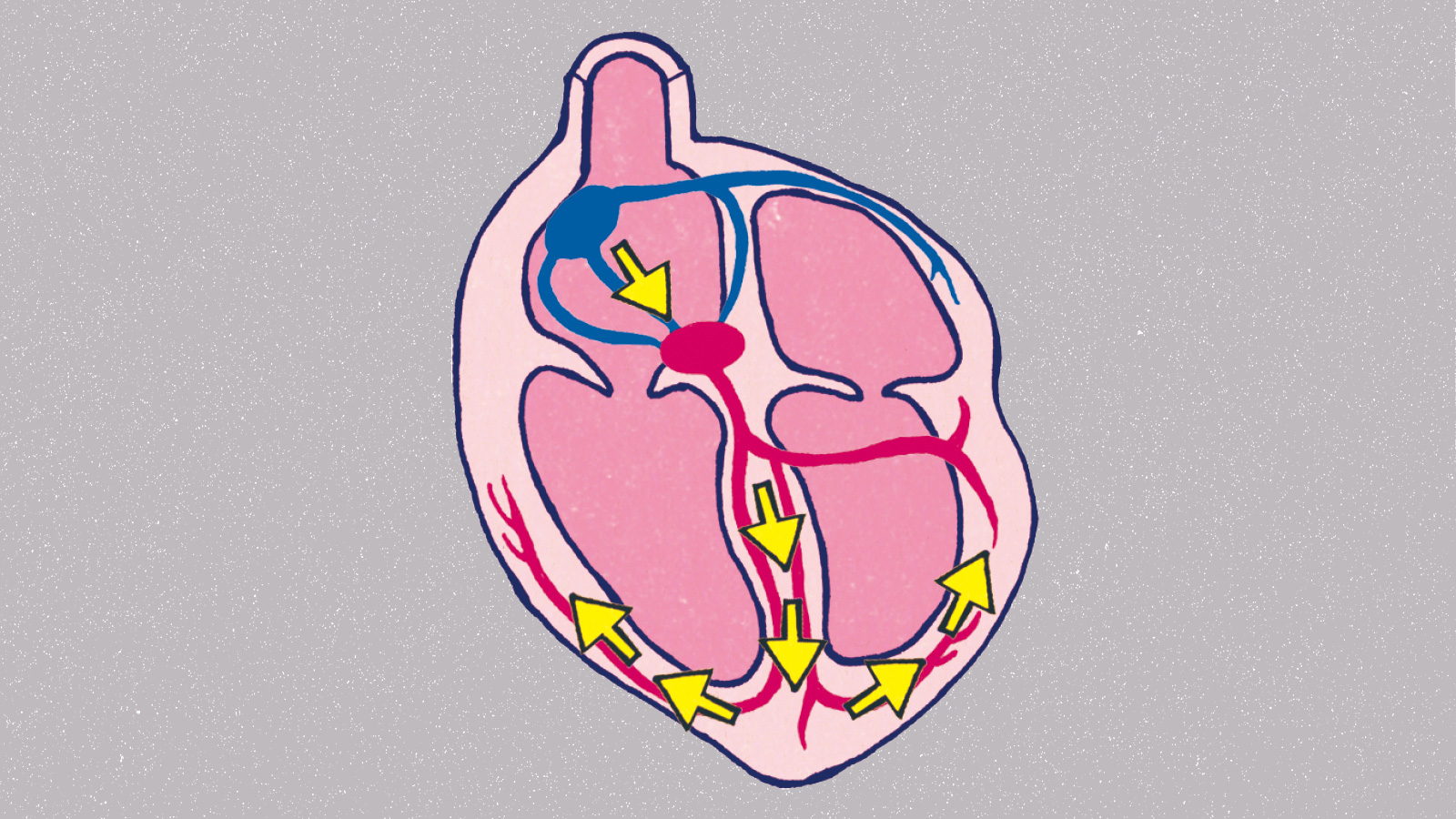
本来、心臓を動かす信号を発しているのは洞結節という部分。だが、心筋が弱ると、肺静脈などからの信号も受け取り拍動が細かくなる。
「合併症の脳卒中が怖い。小刻みに震える心臓では血流が滞り、それで血栓ができて脳へと飛んでしまう。発作性の場合も多いから定期健診では見つけづらいんです」と松本内科院長の松本都恵子先生。
そこでホルター心電図検査を行い24時間の心電図を取る。異常があればカテーテルアブレーション治療。これはカテーテルを挿入し、異常信号の元を焼いて止める治療法だ。
血液がうまく流れない心臓弁膜症(しんぞうべんまくしょう)。
心臓の弁は血液が流れるとき開き、流れ終わると閉じる。しかし、弁が硬くなると開閉が上手くいかなくなり、血液の流れが悪くなる。弁が狭くなる状態を狭窄症、閉じにくい状態を閉鎖不全症と呼ぶ。
一般に高齢者に多いといわれるが、50代から注意が必要だ。やっかいなことに、病状が軽いと、症状が出にくい。重症になってから、ようやく息切れ、動悸、眩暈、そして酷いと失神という状況に陥る。
「エコー検査が有効です。超音波を心臓に当て、その反響を映像化する検査です。心臓には4つの弁がありますが、どれが異常かあるいはどの弁で血液が逆流しているか、さらに重症度まで判定します」(松本先生)
4つに仕切られ4つの弁を持つ心臓。
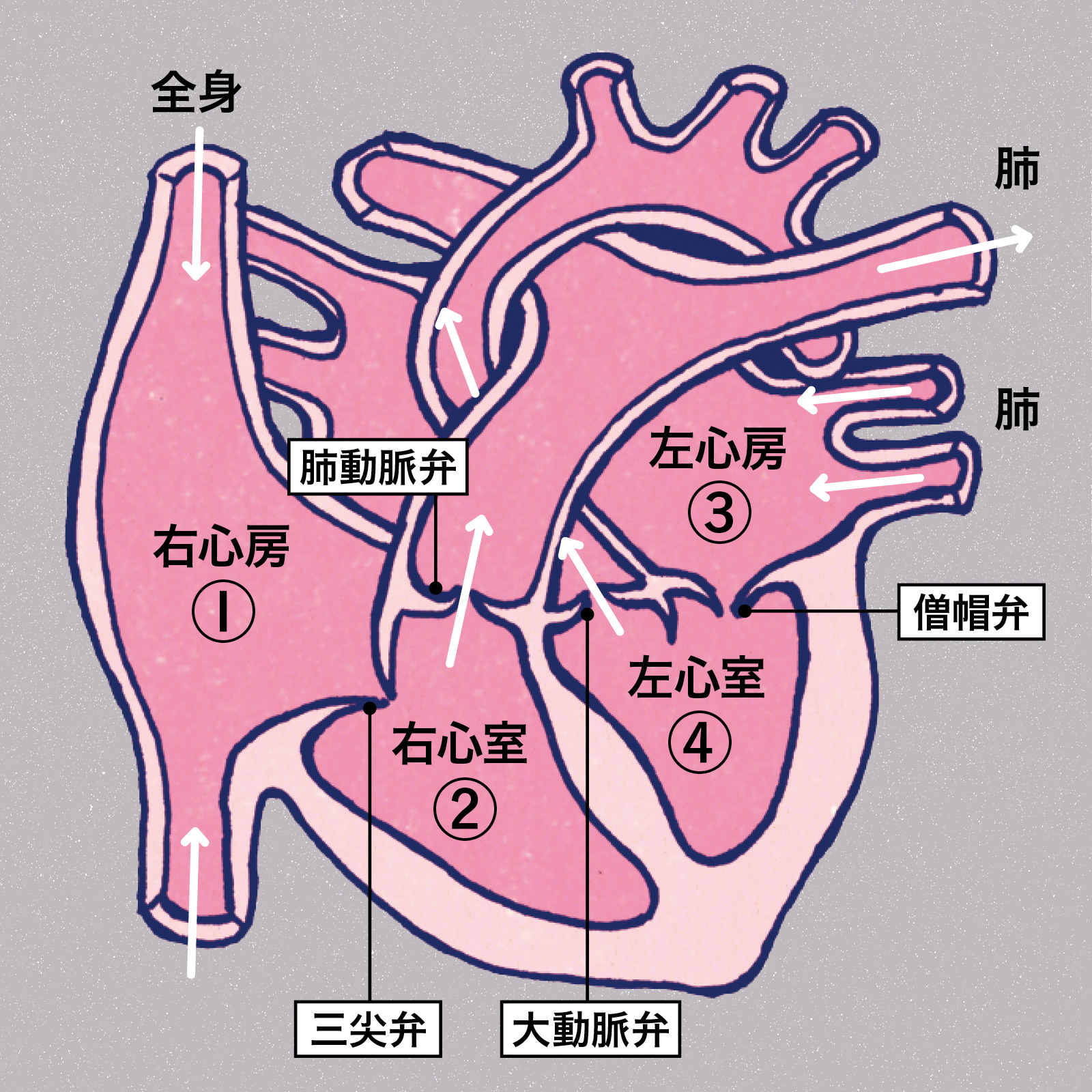
血液は心臓を右心房→三尖弁→右心室→肺動脈弁→肺→左心房→僧帽弁→左心室→大動脈弁→全身というように流れる。弁の機能を損なうと、血液が逆流するなどの不具合が起こってくる。
治療には内科治療と外科治療がある。弁膜症を治す薬はない。が、軽度の場合は血管を拡張させる薬や、利尿作用のある薬で鬱血を抑えて改善できる。外科治療では“マイトラクリップ”が有名だ。
カテーテルで弁にクリップをつけ、血液の逆流を防ぐ。1週間ほどの入院で、さほど負担は大きくない。さらに重症なら、人工弁を使用する。
動脈硬化とストレスが二大原因の狭心症(きょうしんしょう)。
心臓は拍動して血液を送るが、動くには自身も酸素が必要。狭心症は心筋が一時的に酸素不足になることで起きる。症状は心臓を握られるような激痛というから、たまらない。
「原因は動脈硬化。冠動脈という心臓に血液を送る血管が肥厚、硬化して流量が減ります。それでカラダを動かすと、酸素が足りなくなり発作が起きる。ただこれは休めば、ほぼ数分で治まります」(松本先生)
また、冠動脈が痙攣して上手に血液を送れず、発症することもある。安静時に多い。
「狭心症は狭窄部に風船を膨らませて血管を拡張するか、狭窄部にステントという管を入れ、冠動脈が狭くなることを防ぎます」(松本先生)
この治療のおかげで、狭心症の死亡率は下がった。
歯周病菌が原因の感染性心内膜炎(かんせんせいしんないまくえん)。
歯周病菌と呼ばれる細菌群が原因。数百種類も存在するこれらの菌は、通常ならカラダに害を加えることはない。が、菌にとっての栄養環境が良かったり、口内に栄養がずっと残ったりしていると、増殖してさまざまな弊害を生む。
現代は飽食の時代。菌が増える条件は整いすぎていて、いろんな臓器に影響を与えてしまう。心臓もそのひとつ。
「歯周病菌は血液を通じて心臓に入り、主に弁に細菌の固まりを形成していきます。これが疣贅(ゆうぜい)と呼ばれるもの。ドロドロとした粥状の物質で、脂肪などと混ざり合って血栓となり、血管の柔軟性を失わせていきます」(松本先生)
治療法は心臓弁膜症と同じマイトラクリップ。だが、毎日の入念な歯磨きが最も重要。
スピーディな対応が決め手の心筋梗塞(しんきんこうそく)。
心臓に酸素を送る冠動脈。これに血栓などが詰まり、心筋が壊死すると起きるのが心筋梗塞だ。発症したらあっという間に悪化して、命を落とすことも少なくない。
冠動脈は何本にも枝分かれしているが、太い血管が詰まると特に危ない。大量の酸素が運ばれなくなって、心筋の壊死が広範囲に及ぶからだ。また、突発性の疾患なので検査ではなかなか発見しにくい。
「ただ、以前は発症すると約半数が死亡しましたが、現在は10%ほどに低下しました。誰もが心肺蘇生のためのAEDを使えるようになったし、救急隊員は心臓が停止していれば即座に救急蘇生を行います。そして、酸素吸入と血管確保をするのです」(松本先生)
救急車で病院に到着したら、ICU(集中治療室)でさらに薬が投与され、6時間以内であればカテーテルのステント治療で血管を拡張させる。スピーディで効果的な治療法が確立されているのだ。もちろん、一刻を争う疾患であることは変わりない。倒れて意識がない人がいたら、救急車を呼ぶことが大事だ。
睡眠時無呼吸症候群に注意が必要な不整脈(ふせいみゃく)。
不整脈でもっとも多いのが、一過性に脈が乱れる期外収縮。この期外収縮には2種類あり、一つが心房性期外収縮で、もう一つが心室性期外収縮だ。
まず心房性期外収縮だが、これはほとんど無症状で気がつかない人も多い。軽い眩暈や動悸がすることもあるが、その程度では治療は行われない。経過観察になる。良性の不整脈とも言えよう。
心室性期外収縮も気づかない人は多い。脈が途切れたり、ドクドク脈打ったりと自覚症状がある場合でも、これもほとんど問題はないから、治療はせずに、経過観察となる。
「ただ、心室性期外収縮が頻繁に起きるのは問題です。いわばこれが悪性の不整脈。原因は心臓病が隠れていることが多いですが、最近注目なのは睡眠時無呼吸症候群で酸素が取り込めずに心臓に負担がかかって起きること。突然死に繫がることもあります」(松本先生)
心電図検査などを行って、必要に応じてカテーテルアブレーション治療となる。
あらゆる心臓病の行き着く先である心不全(しんふぜん)。
心臓の機能不全、つまり血液を送るポンプが壊れた状態が心不全である。すべての心臓病の行き着く先と言えよう。
なぜなら、これまで紹介した疾患は近年ではとりあえず治療できるようになった。だから、逆に言えば終着駅である心不全まで、ヒトは生きられるようになったわけだ。
「心不全は心電図やレントゲン、BNPなどの血液検査で調べられます。BNPは脳性ナトリウム利尿ペプチドという心臓で合成されるホルモン。心臓への負荷が高くなると増加します。ただ、心不全は治せない。薬を使って付き合っていくことになります」(松本先生)
人生の終着駅まで特急かあるいは各駅で行くかは、大きな問題である。たとえば、心臓病でなくても高血圧症や糖尿病、脂質異常症なども心不全の危険因子となるのだ。
特急に乗らないためにも対策が必要。もう、いやというほど聞かされているかもしれないが、適量でバランスの取れた食事、適度の運動、禁煙は必須。酒も飲まないに越したことはない。各駅でのんびりと人生を楽しむ秘訣なのだ。


