本物のショートスリーパーは人口の1%未満
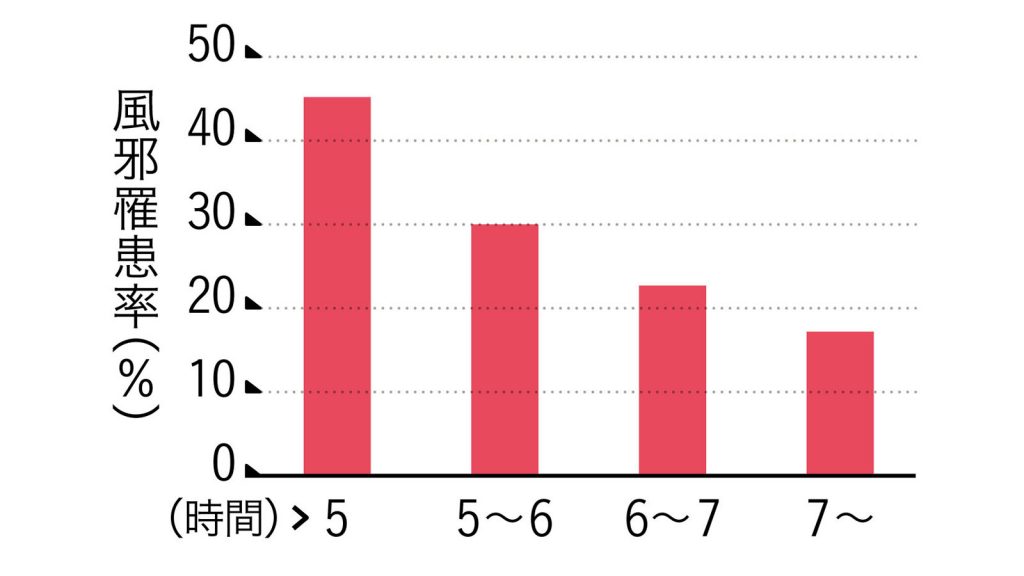
在宅勤務が増えたことで、通勤時間の分を睡眠に充てて、体調を上手に管理する人は増えているかもしれない。だが、日本は長らく睡眠時間の短さで世界一といわれてきた。しかも、直近の調査ではさらに短くなったという。
減り続ける日本人の睡眠時間
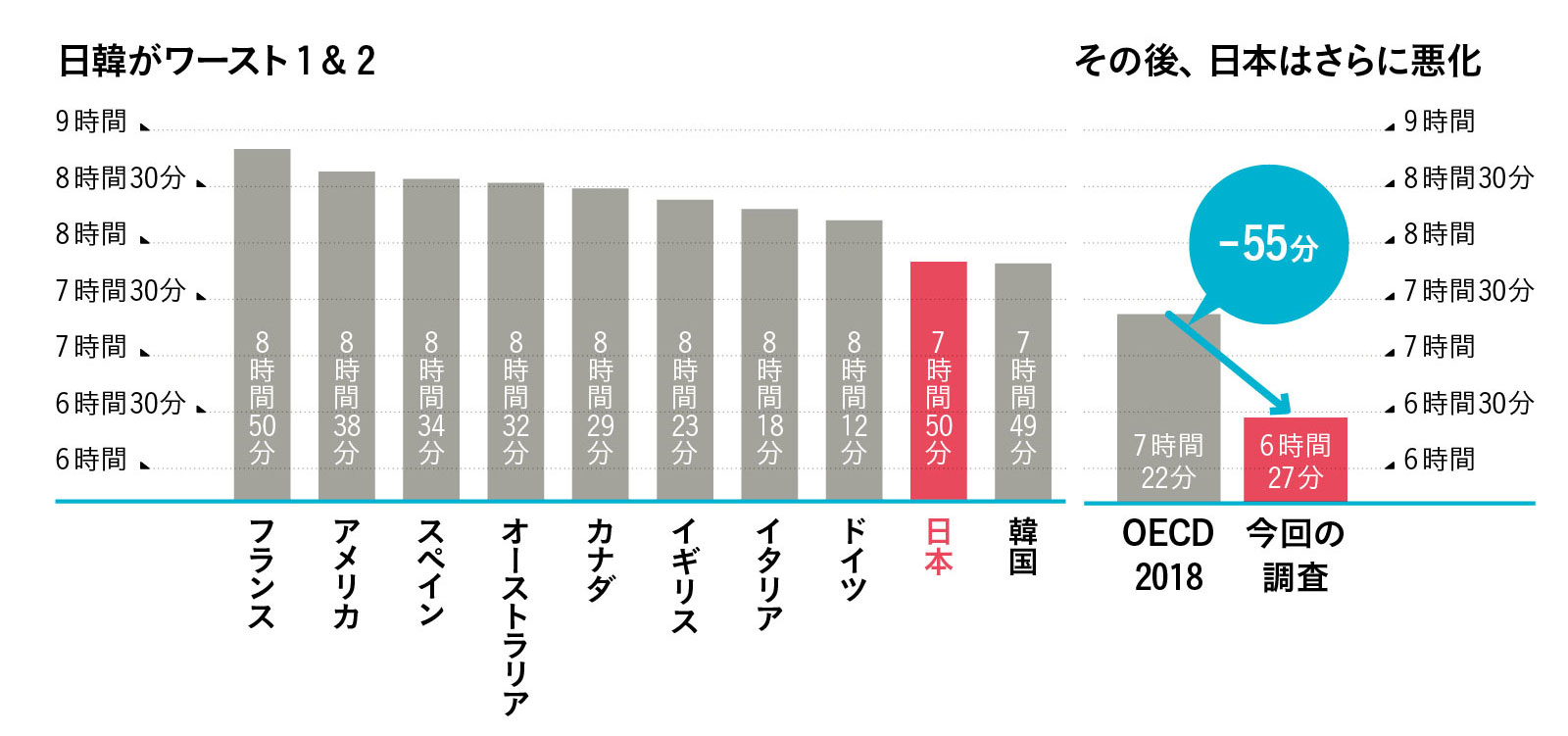
先進国の中でも群を抜いて短時間睡眠のうえ、直近の調査でさらに事態は悪化していたことが判明。出典/OECD(経済協力開発機構)2009年調査。18年、19年はブレインスリープ調べ。
自分はショートスリーパーだから、7~8時間も寝なくて大丈夫だなどと強がる人もいる。だが、近年の研究では本物のショートスリーパーは時計遺伝子の変異によるものであり、人口の1%未満とごく少数しかいない。ほとんどの場合は単なる思い込みだ。
人はカラダの不快感に慣れやすい。毎日1~2時間程度でも睡眠不足を続けていると、寝不足で眠気のあることが常態化してしまい、睡眠不足に気づいていない、などという人は案外多いものだ。
睡眠は質だけでなく、タイミングと量も重要。深く眠れれば短時間で構わないなどということはないのだ。
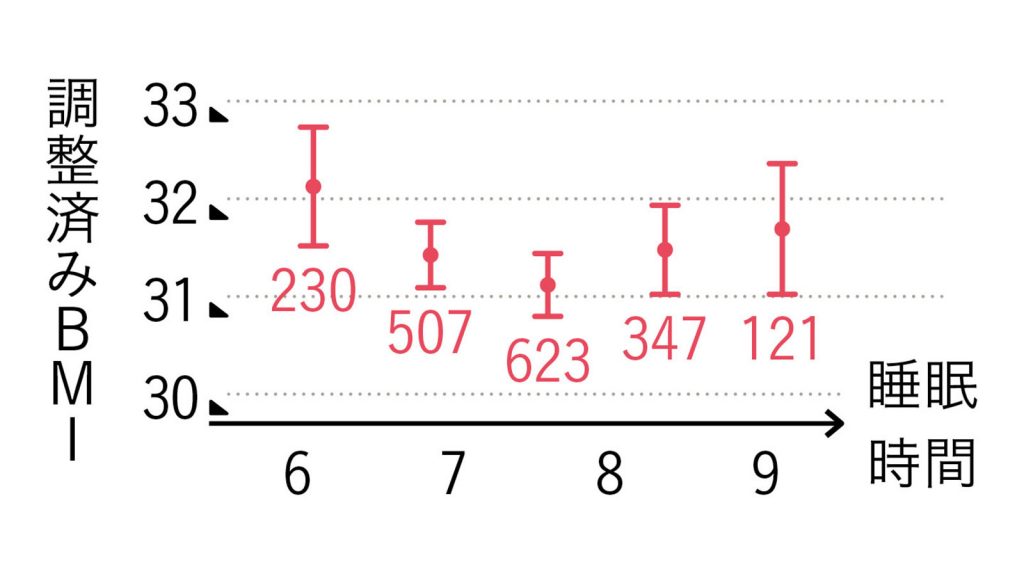
睡眠時間はBMIに関係するという指摘もある
その一方、床に就いてもなかなか寝つけなかったり、夜中に何度も目が覚めたり、早朝から目が覚めてしまうなどの睡眠障害を持つ人は少々深刻だ。
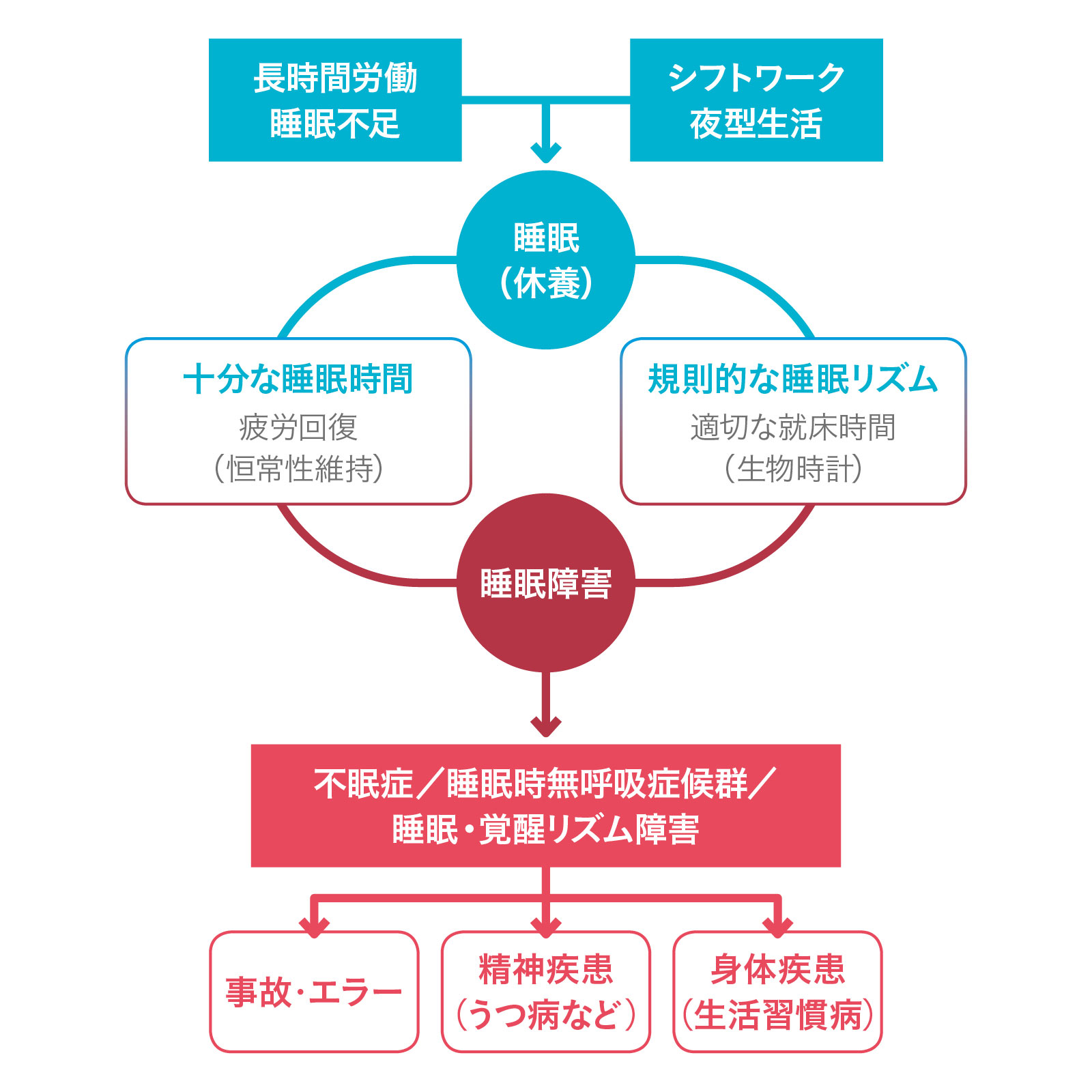
睡眠障害が生活習慣病の呼び水になるのは明らかだが、睡眠障害自体が生活習慣病ともいえる。出典/『睡眠と生活習慣病との深い関係』(e-ヘルスネット)
しかも、その人数がばかにならない。成人の約20%は慢性的な不眠であり、約15%が不眠が原因で日中に過剰な眠気を感じているという(日本生活習慣病予防協会)。加齢とともに眠りの浅くなる高齢者にはさらに切実だ。60歳以上の約3人に1人は睡眠問題で悩んでいるという。
加齢に伴う睡眠の内訳変化
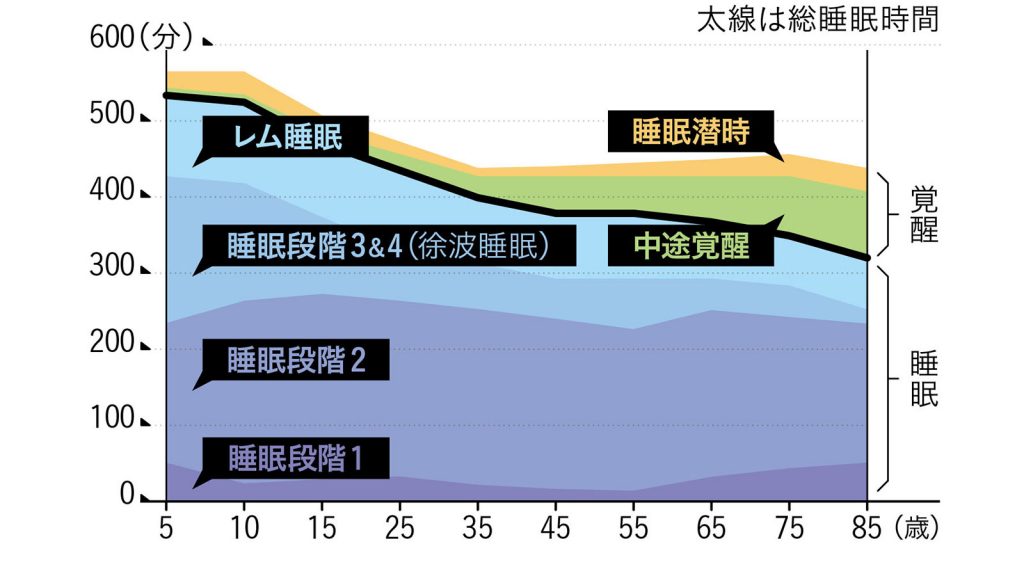
睡眠潜時とは床に就いてから寝つくまでの時間。深いノンレム睡眠時(段階3と4)に検出される脳波が低振幅徐波。加齢に伴い睡眠潜時、中途覚醒時間、浅い睡眠の比率が増えることが見てとれる。睡眠も老化するのだ。出典/「日本における睡眠障害の頻度と健康影響」(土井由利子/『保健医療科学』2012 Vol.61 No.1 p.3-10)
睡眠不足は健康面に著しく影響する。たとえ一晩でも睡眠不足を放置すると、糖代謝や交感神経系、免疫系にも影響の及ぶことが示唆されている。
また、睡眠時間はBMIに関係するという指摘もある。短時間睡眠がよくないのは、すぐに見当がつくだろう。起きている限り、人は何かを口にするものだ。だが、データを見ると睡眠の長すぎる人もBMIは高めだ。
どうやら、ここには肥満がもたらす問題が潜んでいるようだ。肥満は気道の周囲にも脂肪の蓄積を進め、睡眠時無呼吸症候群の一因になることが知られている。
この病気のせいで就寝中、酸素不足になり、質のよい睡眠がとれないことを量で補おうとして、カラダが長時間睡眠を求めている可能性がある。出発点である肥満からこうした睡眠障害を生じることがあるので、睡眠不足は立派な生活習慣病ともいえるだろう。
改善が難しければ専門医の受診を
自力では寝つきにくい人の中には、市販の睡眠改善薬を利用する人もいるが、一時的な使用にとどめよう。
こういう薬は抗ヒスタミン系の成分で眠気をもたらすが、口が渇いたり、尿が出にくくなったり、眼圧が上昇することもある。前立腺肥大や緑内障のある人は服用できないケースもあり、購入に際しては注意が必要だ。
自助努力で改善が難しければ、日本睡眠学会専門医を受診するのがお勧めだ。日本睡眠学会のホームページで専門医の医師名や、勤務先の医療機関が確認できる。医療機関受診と聞くと、睡眠薬に対し不安を抱く人もいるようだが、専門医は不眠の原因を丹念な問診や検査で探り当て、根本的な解決に辿り着く可能性がある。
睡眠薬を処方されても、医師の指示通りに服用し、また、処方された睡眠薬を眠れないときだけ服用する程度ならば、依存の心配はないし、薬は日進月歩で、新しい睡眠薬の安全性はかなり高い。
だが、いずれその薬にも頼らず眠れるよう、減薬のステップを医師と探らなければならない。薬のやめどきを見極めるうえでも、専門医に診てもらうことには大きな価値がある。
睡眠薬を怖いと感じる背景には、かつて睡眠薬はアルツハイマー病の増悪因子であるかのごとく、濡れ衣を着せられていたことが影を落としている。
だが、実際はアルツハイマー病の前駆症状として不眠があり、アルツハイマー病の症状が出る前に不眠のために睡眠薬を服用することが多かったため、睡眠薬が原因だと勘違いしてしまったのだ。
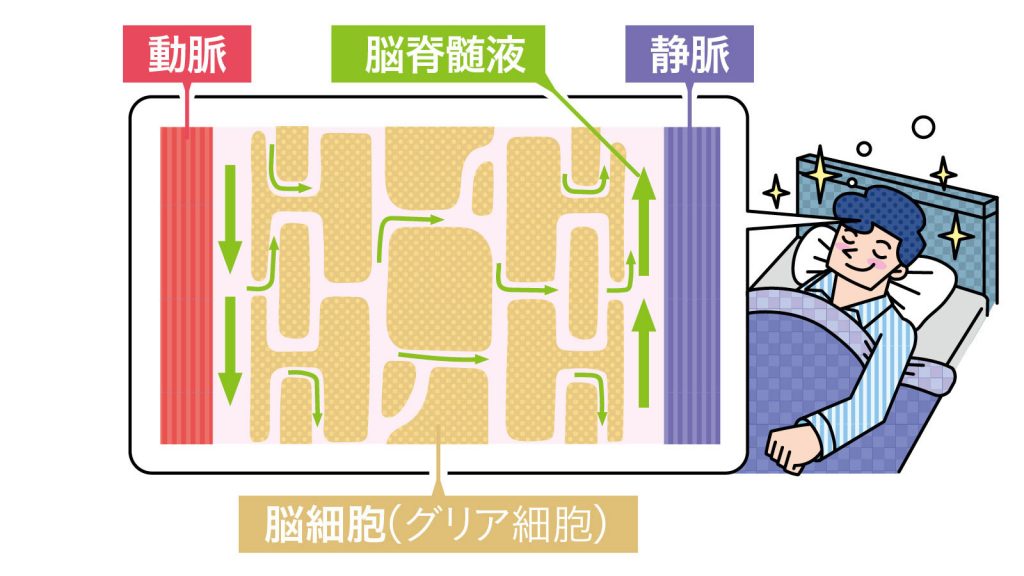
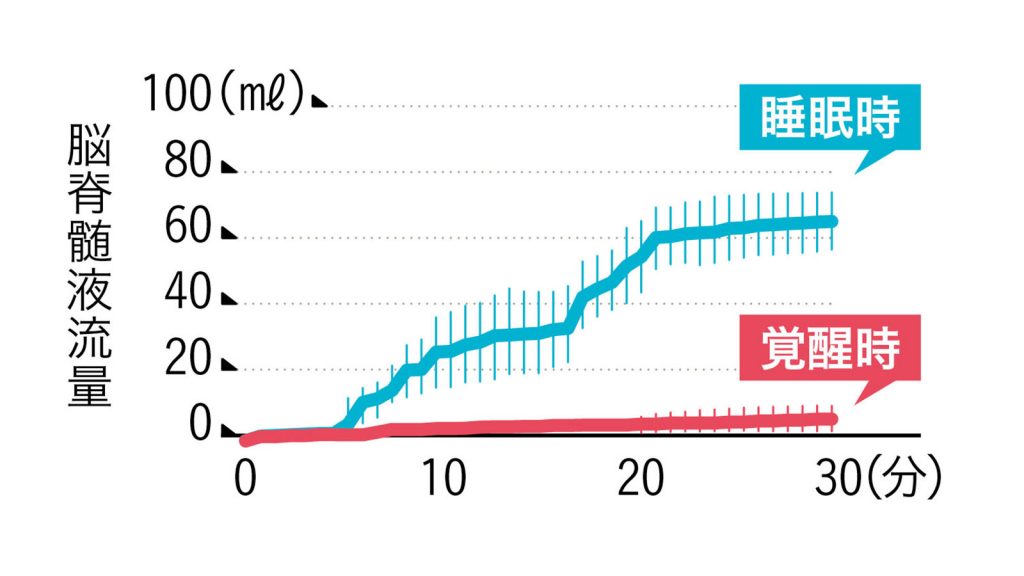
そもそもアルツハイマー病を発症するはるか前に、原因物質の一つだとされているアミロイドβの脳内蓄積はピークに達する。また、アミロイドβは深い睡眠時に脳から盛んに排出されていることもわかってきた。
睡眠不足や不眠の放置が、アミロイドβの蓄積につながる可能性が指摘されている。少しでも質のいい睡眠を十分にとるよう心がけるべきで、それが脳のコンディショニングにつながるはずだ。