その下半身の痛み・シビれは「坐骨神経痛」かも。原因と対策【加齢のトリセツ】
お尻、太腿からふくらはぎ、足先までの広範囲にしつこい痛み、しびれをもたらすのが坐骨神経痛だ。持病だから仕方ないと諦め、放置すると筋が萎縮、運動機能を喪失し、将来は寝たきりになる可能性も!
取材・文/廣松正浩 イラストレーション/横田ユキオ 取材協力・監修/銅冶英雄(お茶の水整形外科院長、医学博士、日本整形外科学会専門医、日本リハビリテーション医学会専門医) 参考文献/『カラダにOK!NG!体操・動作・食事で「腰痛」は自分で治す』(銅冶英雄/ぴあMOOK)
初出『Tarzan』No.817・2021年8月26日発売

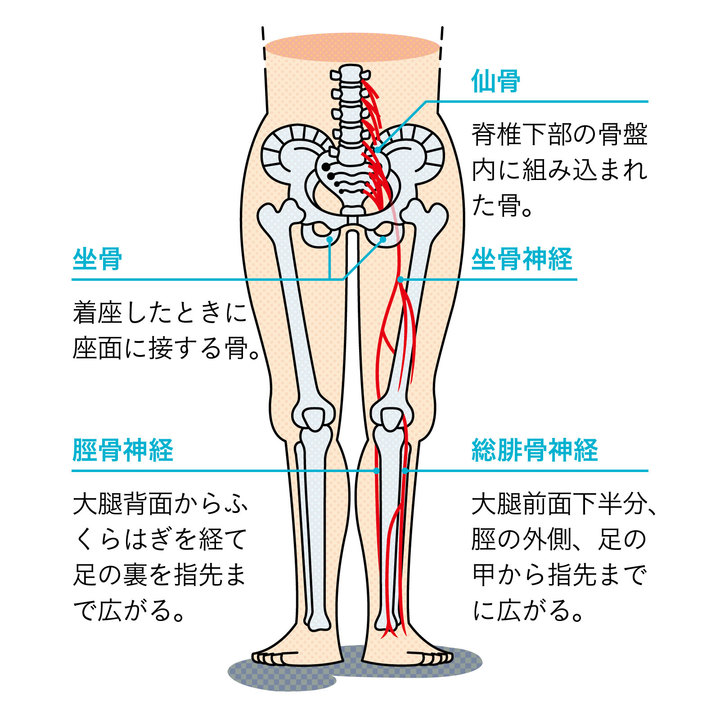
そもそも、坐骨神経は何処にある?
太腿やふくらはぎなどの痛みやしびれが強く、長時間立ったり歩くのがつらくなった。ひょいと前かがみになると急に腰痛が強くなる。
下肢を襲うこんな異常が坐骨神経痛だ。これは症状であって病名ではないが、さて、そもそも坐骨神経とはどこにある?
脳から延びる脊髄は脊椎の中を下りてきて、腰椎の中で分岐し、下半身全体に広がる。この腰椎から足先までを支配する長い神経群を、総称して坐骨神経と呼んでいる。
そして腰椎に何らかの問題が起き脊髄神経を刺激すると、坐骨神経の支配下にある部位に痛みやしびれを起こすと考えられる。その原因疾患とされる代表的なものが、40歳ぐらいまでの比較的壮健な世代は腰椎椎間板ヘルニア。40歳以上の世代では腰部脊柱管狭窄症が多い。これらこそ坐骨神経痛を発症する2大疾患だ。
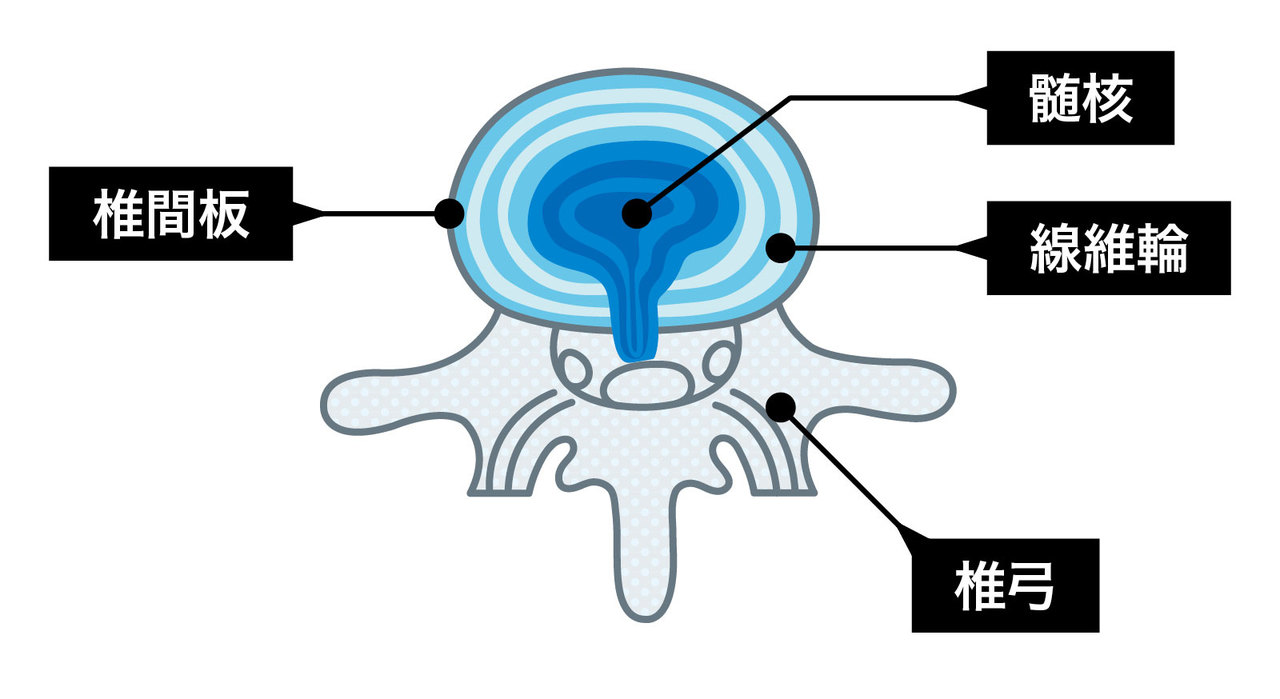
椎間板の仕組み。
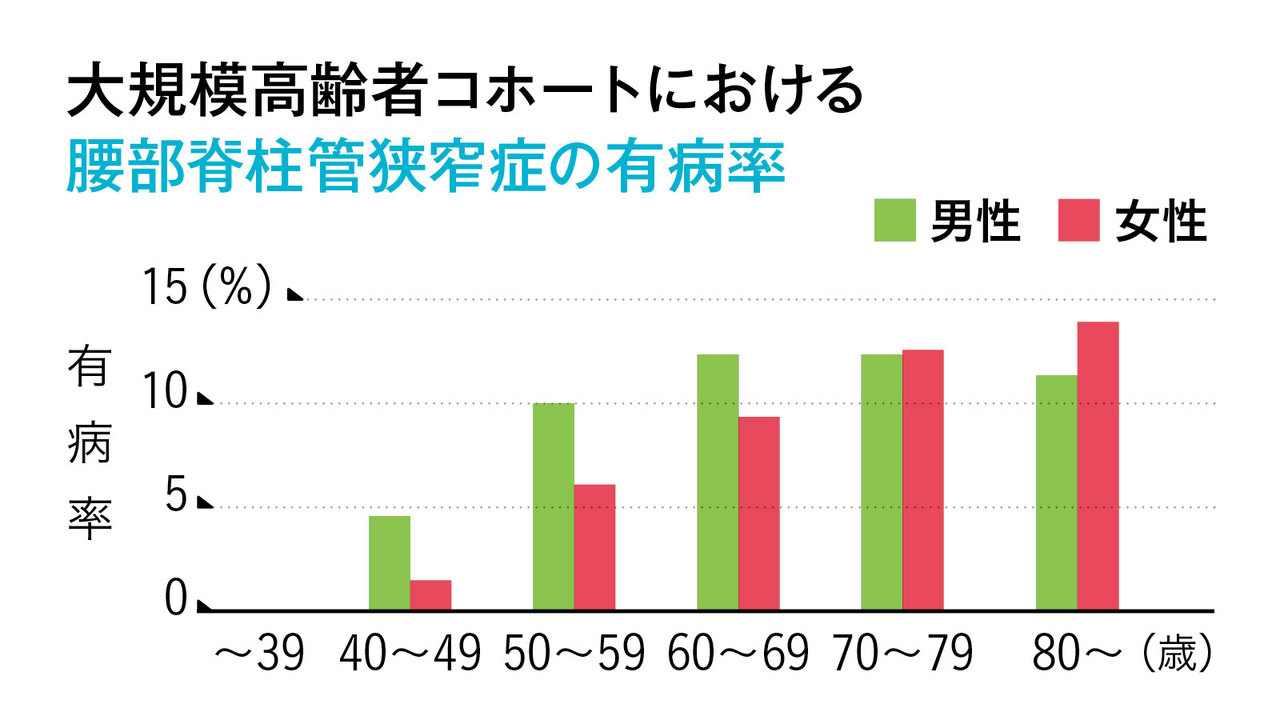
2大疾病を詳しく知る。
どちらも患者数は驚くほど多く、腰椎椎間板ヘルニアは100万人。成人の10人に1人という報告があるし、腰部脊柱管狭窄症も50歳ごろから急増する。
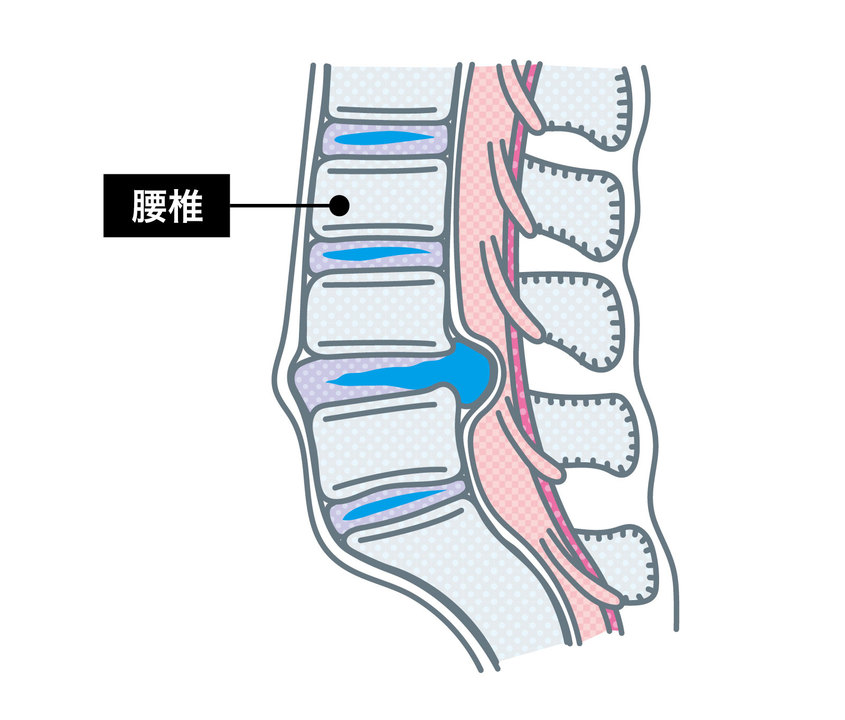
まずヘルニアだが、これはカラダの一部が本来あるべき場所から出てきている状態を指す。腰椎椎間板ヘルニアは、椎骨と椎骨の間でクッションとして働く椎間板が、受け止め切れないほど強い力を受け続けた結果、飛び出てしまった病態だ。
椎間板ヘルニア
痛み、しびれの程度は人それぞれだが、重症の場合は初期の痛みが激烈な代わりに、3か月ぐらいで自然に軽快することがある。椎間板の中にある髄核という組織が完全に飛び出ると、マクロファージやT細胞などが駆けつけ、異物として処理するからだ。
もちろん、症状の重さによらず、痛みがあれば受診するのが一番。痛みの背後に炎症がある場合、免疫細胞の作り出す炎症性物質(TNF―αやIL―6など)を放置すると筋萎縮を招くこともあるのだ。だが、急いで受診すべきかどうか判断に迷う人も多いだろう。
痛みが出現して1週間で痛みが引いていったら、必ずしも受診しなくていい。反対に痛みの強さが変わらなかったり、強くなってきたら受診を急ぐべきだ。これは腰部脊柱管狭窄症でも同じ。1週間での症状の変化・無変化を一つの判断基準にするべし。
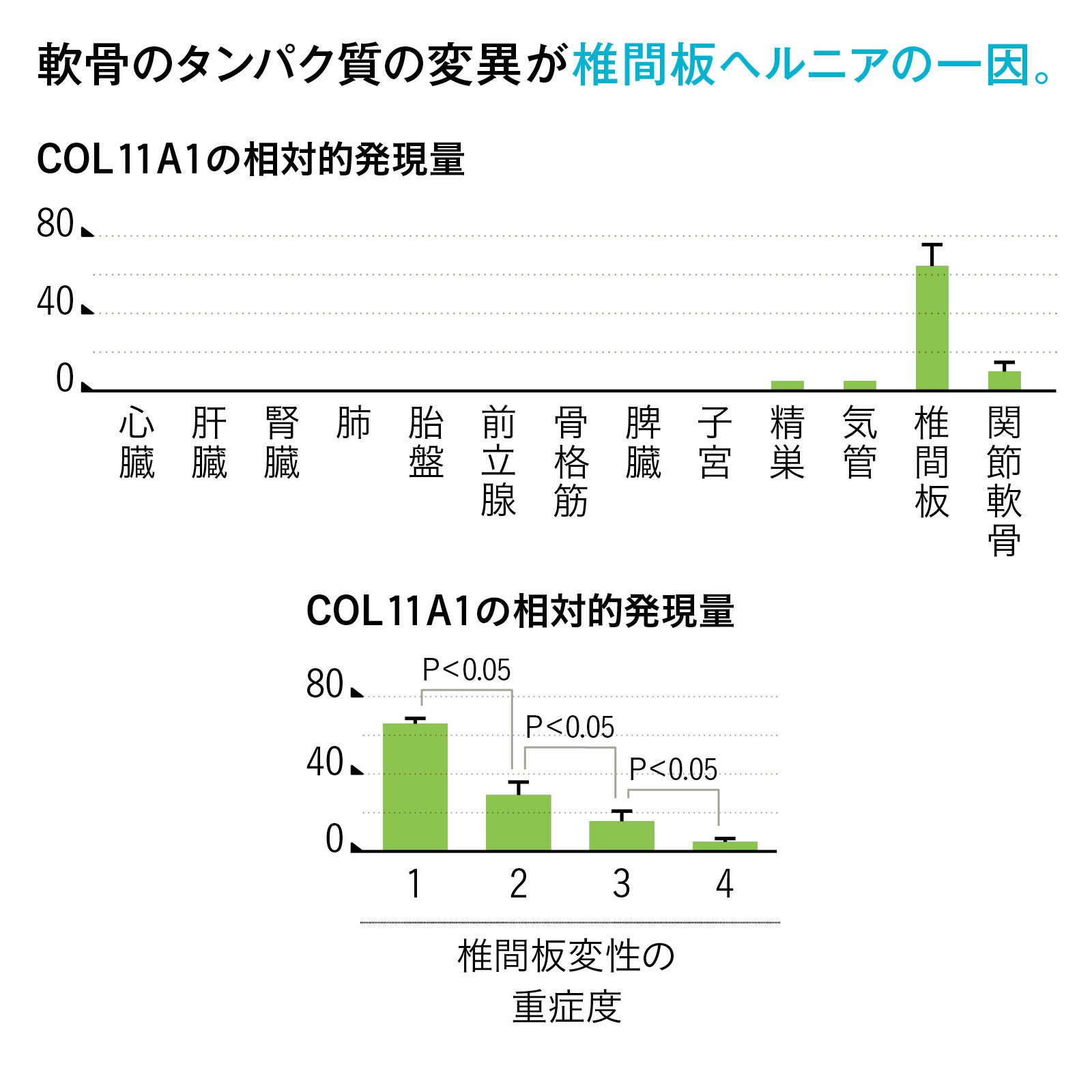
なお、腰椎椎間板ヘルニアのなりやすさと重症度に影響する特定の遺伝子(の変異)があることがわかってきた。 近親者に患者がいる人は十分に注意しよう。
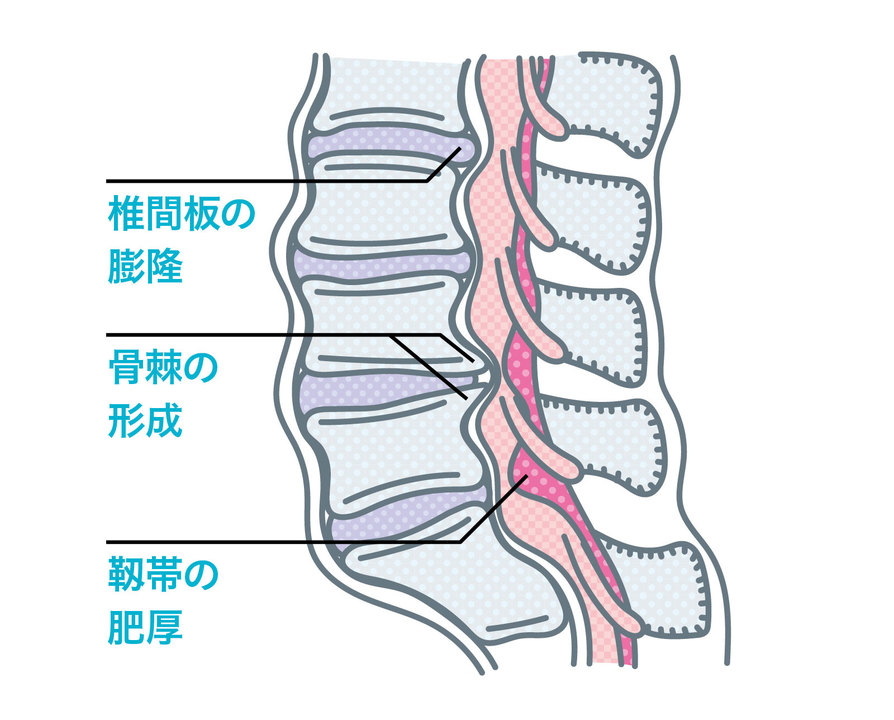
腰部脊柱管狭窄症は加齢に伴い、腰部の脊柱管内部が狭くなり、脊髄神経を刺激することで発症する。ここでも飛び出た椎間板が関与することはあるし、椎骨に生じたトゲ(骨棘)や分厚くなった靱帯も脊髄神経を圧迫する。
腰部脊柱管狭窄症
腰椎椎間板ヘルニアは苦手な動作や姿勢をとる瞬間に痛むことが多いが、腰部脊柱管狭窄症では冒頭で述べたように長時間の立位や歩行で痛む人が多い。
痛む部位はどちらも坐骨神経が支配する領域だから、区別は難しい。腰部脊柱管狭窄症には診断サポートツールがある(記事末に掲載)。痛みのある人は試してみるといいだろう。
椎間板の圧迫を解除する体操で、予防と改善を。
症状の重さにもよるが、どちらの病気でも正しい姿勢や腰に負担をかけない動作の習慣化が求められる。
受診すると緊急を要する症状でない限り、まずは理学療法でマッサージやストレッチ、腰部の筋トレなどを指導される。必要な人には一定期間コルセットを使った装具療法も実施される。
それでも痛みが強ければ、圧迫が起きている箇所に局所麻酔薬や抗炎症薬を注射するブロック療法も行われるが、改善が見られないと最終的には手術も検討される。
手術によって脊髄神経への圧迫は改善されるが、長期間圧迫を受けた脊髄神経ほど治療成績がよくない。痛みが続くなら放置せず、専門医を受診して原因を明らかにし、打つべき手を打たないと、後々悔やむことにもなりかねない。
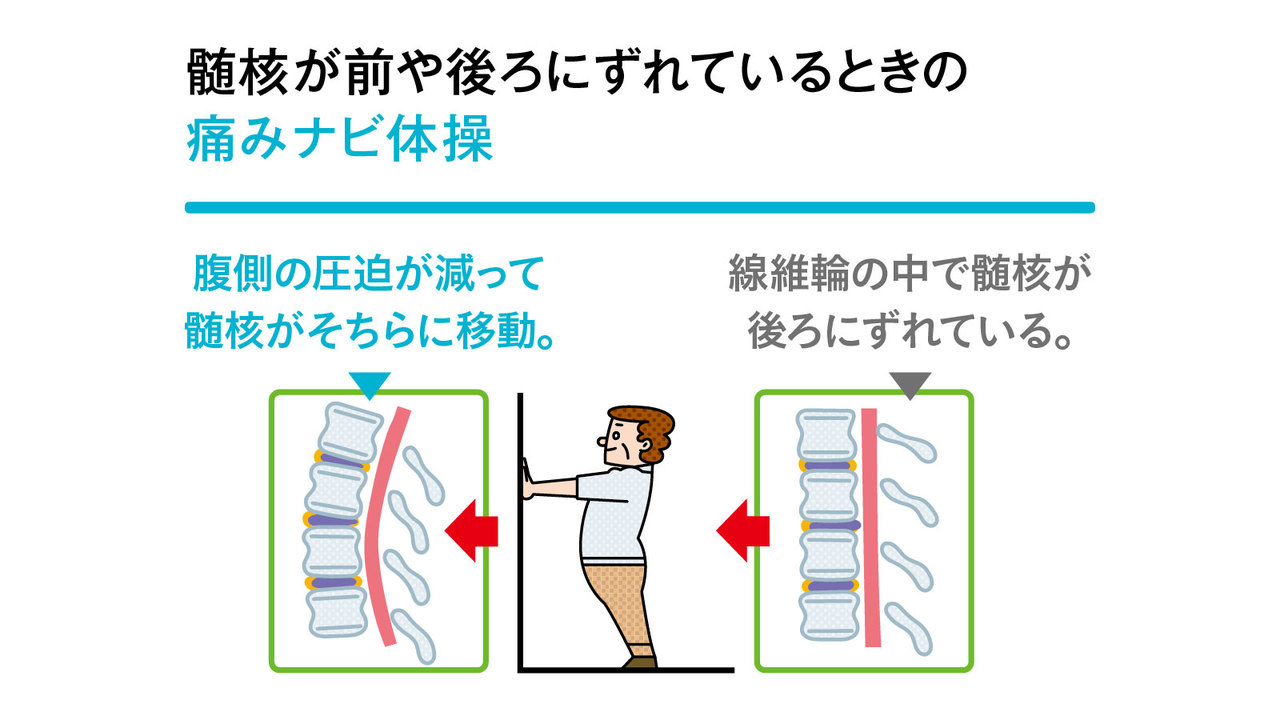
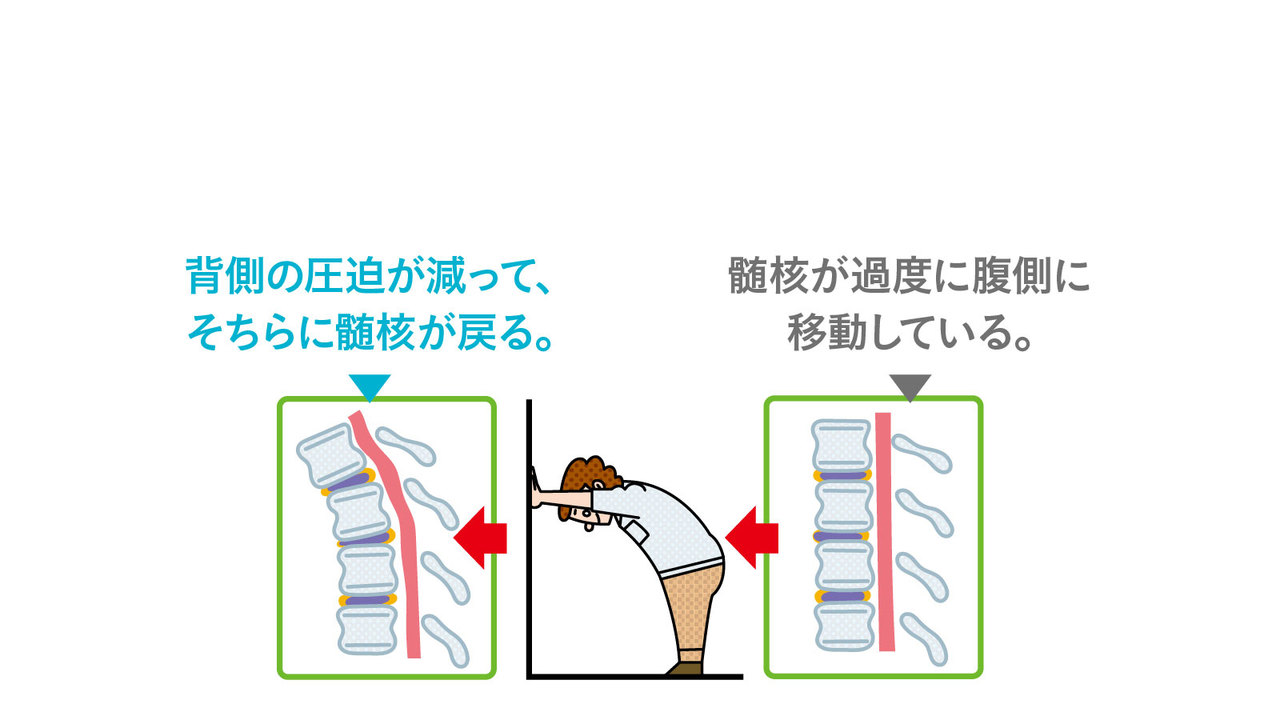
では、そもそも坐骨神経痛を予防する方法はないか? 実はどちらの病気でも、椎間板のずれが原因である場合、日々の生活の中で予防や改善に取り組む余地はある。その一例が下のメニュー、“痛みナビ体操”だ。
椎間板のずれとは先にも述べたが、椎間板の中にある髄核のずれだ。髄核にかかる力を解除する方向に腰椎を曲げ、椎骨と椎骨の間隔を開いて圧力を減らし、徐々に髄核を本来の位置に戻す。
これは痛みを改善させる屈伸運動。痛みを目印にするところから、こう命名された。急性期の炎症、腫れが引いてから、時間をかけて取り組むべし。