
「メタボ」を復習しましょう
メタボリックシンドローム(メタボ)という言葉が登場したのはいまから10年以上前のこと。以来すっかり日常語になっているけれど、その真の恐ろしさは十分伝わっていない。
復習しよう。メタボの源流は、内臓脂肪が溜まり過ぎる内臓脂肪型肥満。内臓脂肪型肥満は、腹部を輪切りにするCT画像で、内臓脂肪の面積が100平方センチメートルを超えたもの。
CTが撮れない場合、ヘソの高さで測る腹囲が男性85cm、女性90cmを超えると内臓脂肪型肥満と判定される。
BMI25以上が肥満だが、メタボの診断基準にはBMIは含まれない。内臓脂肪の溜まり具合を反映する腹囲のみで診断するのが特徴なのだ。
加えて血圧、血糖値、脂質代謝のうちで2つ以上が基準を超えると、晴れてメタボの烙印が押される。

手を打たないと5年後に大きな差がつく
ではメタボはどのくらい怖いか。リスクありとなしを5年追跡調査すると、心臓病や脳卒中といった心血管イベントの発生率は、ある人がない人の2倍と判明。心血管イベントは日本人の死因の2位と3位だ。
血圧、血糖値、脂質代謝の異常は、動脈が目詰まりを起こしやすくなる動脈硬化の危険因子。心血管イベントを起こすのも動脈硬化の仕業だ。
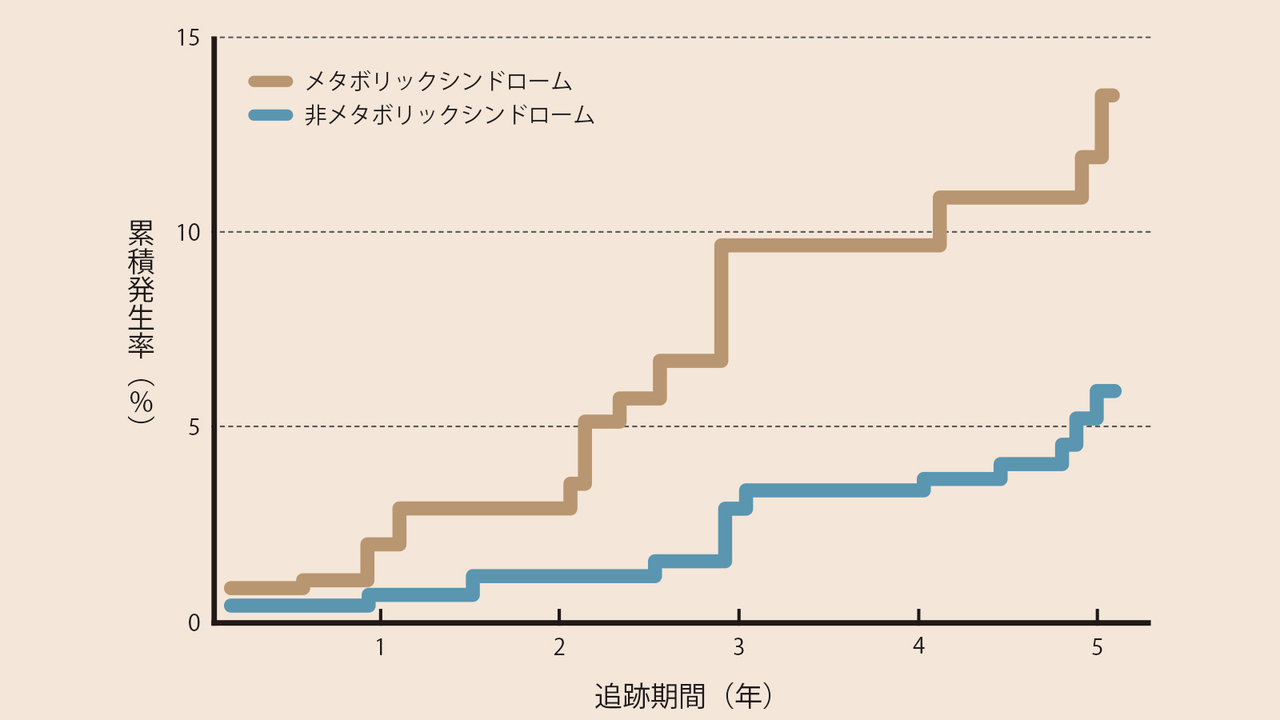
出典:日本臨床 62: 1052-1058, 2004より改変
逆説的に言うなら、5年前にメタボから脱出していたら心血管イベントは減らせたはず。
「血圧や血糖値などのメタボの診断基準はどれも軽症レベル。このような、これまで見過ごされてきた低レベルのリスクが2つ3つと重ならないようにして、心血管イベントを予防しようというのがメタボ検診の発想です」(名古屋大学環境医学研究所の菅波孝祥教授)。 
教えてくれたひと
菅波孝祥さん(すがなみ・たかよし)/名古屋大学環境医学研究所分子代謝医学分野教授。医学博士。基礎研究と臨床研究を繫ぎ、生活習慣病治療に繫がる研究を担う。京都大学医学部卒業。京大、東京医科歯科大学を経て現職。