糖質の摂りすぎで脂肪肝!? ちゃんと知っておきたい肝臓の働きと大問題
全身の、まさにキモとなる働きを担う肝臓は、その生活習慣や食生活によって危うい状況にある。「ああ、γ-GTPが高いと怒られるやつね」レベルから脱し、肝臓について正しい知識を仕入れよう。
取材・文/井上健二 撮影/安田光優 スタイリスト/高島聖子 ヘア&メイク/坂西 透 イラストレーション/野村憲司、作山依里、武久真奈(以上トキア企画) 取材協力/竹原徹郎(大阪大学医学部附属病院病院長)、栗原 毅(栗原クリニック東京・日本橋院長)
初出『Tarzan』No.870・2023年12月14日発売

教えてくれた人
栗原毅さん
くりはら・たけし/肝臓専門医。栗原クリニック東京・日本橋院長。東京女子医科大学で肝臓病学を専攻し、教授に就任。慶應義塾大学教授などを経て、生活習慣病の予防・治療を目的とするクリニックを開設。医学博士。
竹原徹郎さん
たけはら・てつお/大阪大学医学部附属病院病院長、同大学院医学系研究科教授、日本肝臓学会理事長。大阪大学医学部、ハーバード大学医学部などを経て現職。専門は肝臓病学、消化器病学。医学博士。
肝臓はカラダの“防波堤”である。
カラダの入り口は口ではなく、小腸だとよくいわれる。消化管の内部は外の世界と繫がっており、食べ物の栄養素はおもに小腸から体内へ入ってくるからだ。
では、肝臓はどうか。
「小腸が入り口なら、肝臓はカラダの“防波堤”です」(肝臓病学が専門で大阪大学医学部附属病院病院長の竹原徹郎先生)
そもそも肝臓とは?
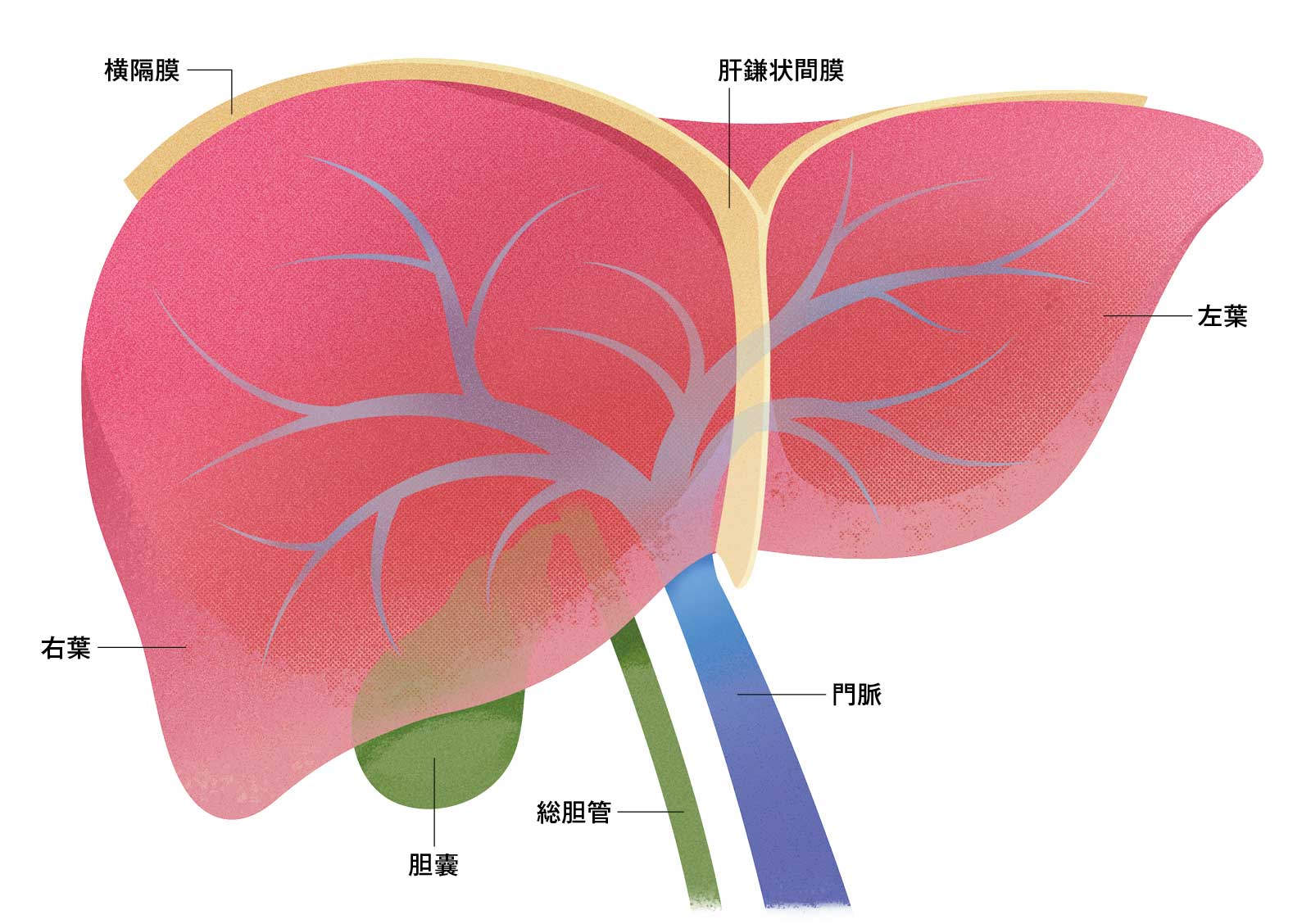
右の横隔膜の真下から左脇腹に向かって広がる人体最大の臓器。重さは1.2〜1.5kgほど。左葉と右葉があり、左葉は全体の4分の1程度。真下に胆汁を貯める胆囊が付属する。動脈と静脈のほか消化管と脾臓から血液が流れる門脈という専門の血管が通じる。
肝臓の主な働き
- 糖質、脂質、タンパク質を代謝する。
- アルコールなどの有害物を代謝・解毒する。
- 胆汁を作り、胆囊に蓄える。
- 糖質を新たに作る糖新生で血糖値を調整する。
- 血糖からグリコーゲンを作って貯蔵する。
- ビタミンやミネラルを貯蔵する。
臓器には通常、血液を受け入れる動脈、血液を送り出す静脈という2系統の血管が接続する。だが、肝臓には3系統目の血管が通う。それが門脈。正常な肝臓は、動脈から3割、残り7割の血液を門脈から供給されているのだ。
門脈は小腸など消化管や脾臓の毛細血管から血液を得て、肝臓の毛細血管(類洞)へ送る。食事で摂った糖質、タンパク質、脂質の3大栄養素は門脈で肝臓へ運ばれて、利用しやすい形に代謝されてから全身へ送られる。ビタミンやミネラルの貯蔵も肝臓の仕事だ。
小腸などから体内へ入るのは、栄養素だけではない。アルコールなどの有害物も含まれる。それを解毒して拡散を防ぐのも、肝臓の役割。防波堤といわれる所以だ。
このほか、肝臓が作る胆汁は、脂質の分解を助ける乳化を行う。
肝小葉の働き
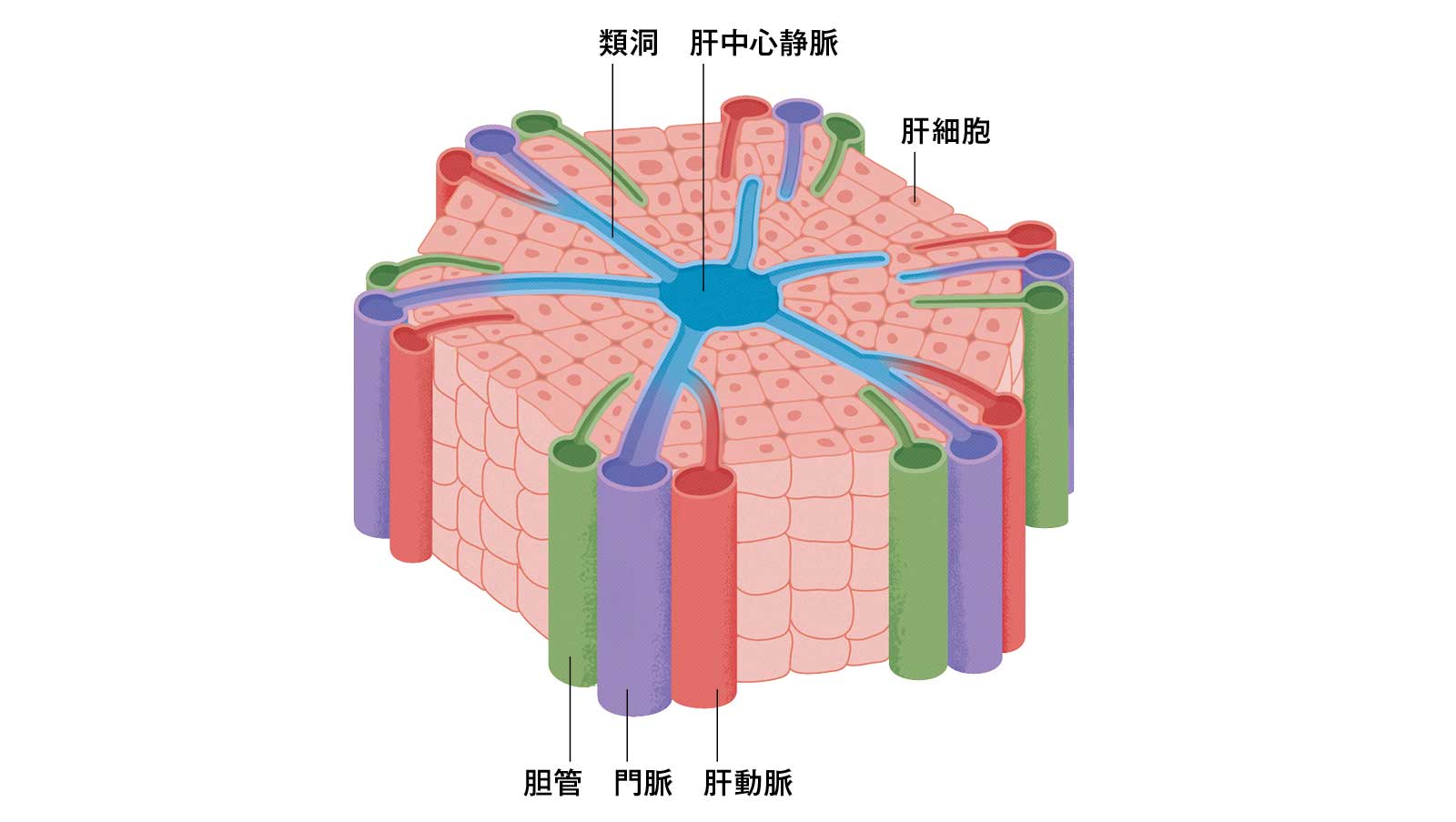
肝臓を作る肝細胞は約2億5000万個。肝細胞が50万個程度集まり、500万個前後の肝小葉という基本ユニットを作る。肝小葉は、中心静脈を中心に肝細胞が放射状に配列されている。六角柱状で直径が約1mm、厚さは約2mmだ。その角には、肝細胞を養う肝動脈、消化管から延びる門脈、肝細胞が分泌する胆汁を運ぶ胆管が走る。門脈からの血液は類洞という毛細血管で中心静脈へ流れる。
検査値が範囲内でも肝疾患の恐れも
脂肪が溜まるのは皮下(皮下脂肪)や内臓周辺(内臓脂肪)だけではない。肝臓にも脂肪は溜まる。5%以上溜まると脂肪肝だ。
脂肪肝は年々増えており、現在の国内の推定患者数はおよそ4000万人に達する。日本人の3人に1人が罹っている計算だ。
脂肪肝は、慢性的な肝臓の病気(慢性肝臓病)の出発点。肝臓の細胞(肝細胞)が炎症を起こす脂肪肝炎の初めの一歩でもある。その早期発見が大事だ。
慢性肝臓病を防ぐため、2023年奈良で開催された日本肝臓学会総会は「奈良宣言2023」を採択。注目されたのがALT値だ。
ALTは肝細胞で作られる酵素。その値は健康診断の血液検査で必ずチェックされる。脂肪肝にも脂肪肝炎にも自覚症状はないが、ALTが30IU/L超だと脂肪肝の恐れがあるため、奈良宣言ではALT30未満を目指そうとしている。
「健康な成人でも約15%はALT30超とされます。私の長年の臨床経験を踏まえるとALTは10〜19が理想。30未満でも油断禁物です」(肝臓専門医の栗原毅先生)
早速、直近の健康診断のALT値をチェック。30超なら、一度かかりつけ医に相談してみよう。
糖質過多の食事が脂肪肝の引き金だ
脂肪肝というと、揚げ物や霜降り肉のような脂ギトギトの食事が主因という印象が強い。
でも、これは誤解。確かに脂質の摂りすぎも良くないけれど、脂肪肝の大半はご飯やパンや麺類などの糖質の過食から生じるのだ。メカニズムは次の通り。
糖質を過食すると、食後に血糖値が急上昇する「食後高血糖」が生じる。すると、膵臓から血糖値を下げるためにインスリンというホルモンが大量に分泌される。
このインスリンは、血糖を肝臓に取り込む作用がある。血糖はまずグリコーゲンに合成されるが、肝臓には70〜80gほどのグリコーゲンしか貯められない。このため、それを上回る分は中性脂肪に合成されて、脂肪肝への道のりをまっしぐらに突き進むというわけ。食後、血糖値を上げるのは糖質のみ。脂質をいくら摂っても、インスリン分泌は促されない。
「ただし、極端な糖質制限は不要。ご飯やパンなどをひと口分、約10〜15%減らすように気をつけるだけでも効果的です。早食いは過食につながり、食後高血糖を引き起こしやすいので、ゆっくりよく嚙んで食べる習慣をつけることも有効です」(栗原先生)
年齢、性別で見た脂肪肝の頻度
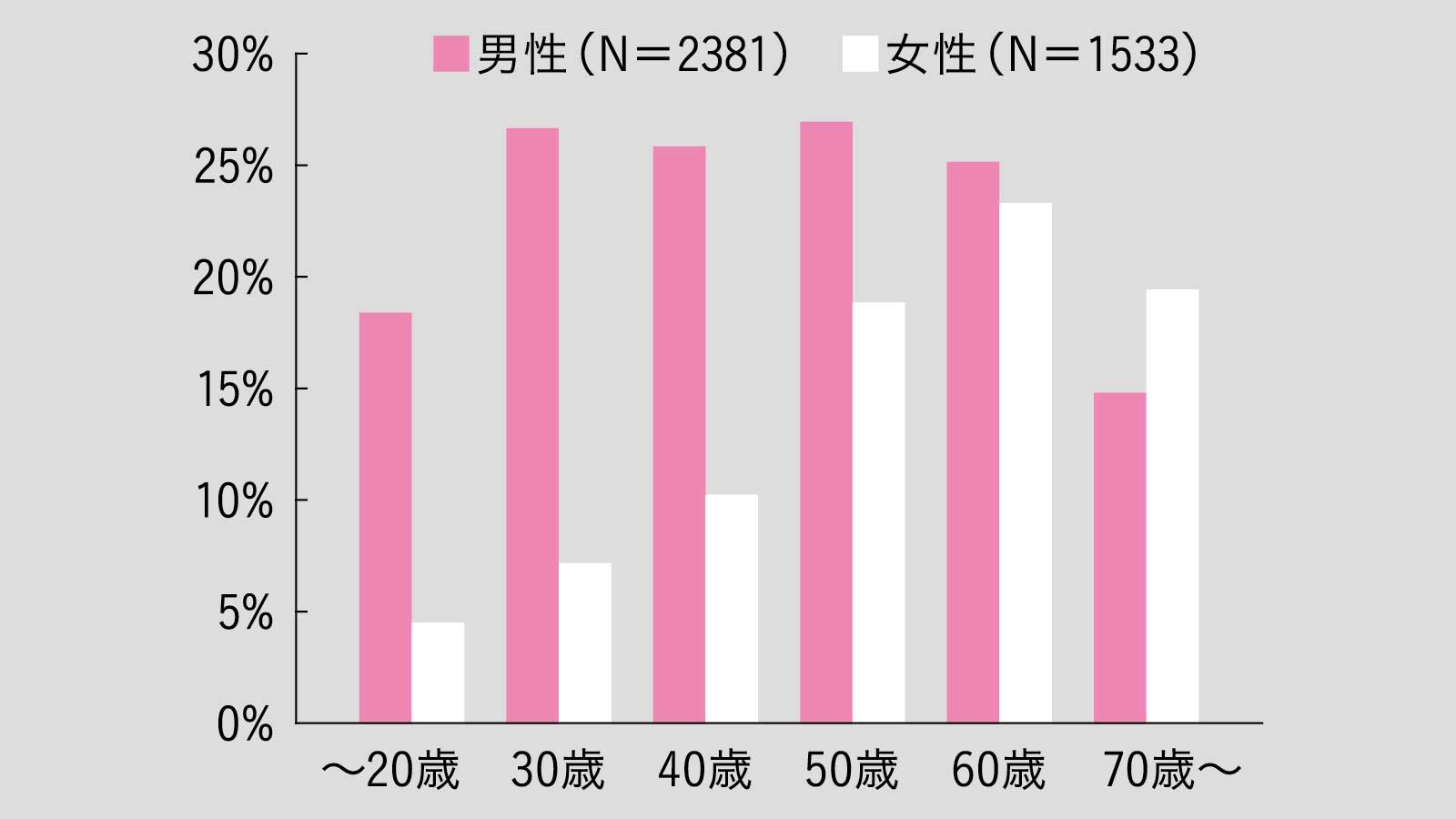
男性では30代以降の発生頻度は25%前後だが、女性では加齢とともに増える。とくに女性ホルモンの分泌が激減する閉経期以降に増大。女性ホルモンは体脂肪を皮下に誘導するが、その分泌が減ると肝臓や内臓に脂肪が溜まりやすいからだ。
出典/Kojima S., et al.: J. Gastroenterol, 2003改変
日本人は太ってなくても肝臓を悪くする
脂肪肝というと、暴飲暴食を続けて太った報いというイメージが強いけれど、それは必ずしも正しくないようだ。
「過食などによる肥満で脂肪肝が起こるのは間違いありませんが、日本人をはじめとする東アジア人は、太っていなくても脂肪肝になるタイプが多い。BMIが正常範囲内であり、たとえ太っていなくても、超音波検査を受けると脂肪肝を指摘される人が15%ほどいるのです」(竹原先生)
BMIは、体重(kg)を身長(m)の2乗で割ったもの。BMI25以上が肥満。肥満者の半数以上は脂肪肝だが、BMI25未満でも日本人は脂肪肝になりやすい。
背景にあるのが、遺伝的な素因。少々難しい話になるが、脂肪肝をもたらす中性脂肪を分解する酵素にPNPLA3がある。PNPLA3は多数のアミノ酸の集まりだが、その148番目のアミノ酸がイソロイシンからメチオニンに置き換わる「一塩基多型」があると、脂肪分解がうまく進まなくなる。このため太っていなくても脂肪肝に陥りやすい。日本人の20%ほどにはPNPLA3の一塩基多型があるとされている。だから太っていなくても脂肪肝に要注意なのだ。
骨格筋は第二の肝臓。筋力低下で肝機能はダウンする
30歳以降、運動不足だと年1%の割合で筋肉が減る。筋肉が減りすぎると体型が乱れるだけでなく、肝臓にも悪影響が及ぶ。
「なぜなら骨格筋(筋肉)は“第二の肝臓”とも呼ばれており、筋肉は肝臓と似通った役割を果たしているからです」(竹原先生)
たとえば、食後に増えた血糖を取り込み、グリコーゲンとして貯蔵できるのは、肝臓と筋肉だけ。筋肉が減ると血糖をグリコーゲンとして蓄えにくくなり、あふれた血糖が肝臓で中性脂肪として蓄積しやすくなる。
また、筋肉が肩代わりしてくれる肝臓の重要な機能にアンモニアの代謝がある。
タンパク質に含まれる窒素は、代謝過程でアンモニアに変わる。アンモニアは有毒なので肝臓で解毒されて尿素に変わり、尿から排泄される。肝機能が低下するとアンモニアの処理が滞り、血中アンモニア濃度が上昇。頭がぼんやりするなどの症状が起こる。
実はアンモニアの約30%は筋肉で解毒できる。肝機能が下がると、筋肉がその機能を肩代わりして解毒を進めるのだ。盟友の筋肉が衰えると仕事が増えるため、肝臓は大迷惑なのだ。
筋トレでアルコール分解能が向上する
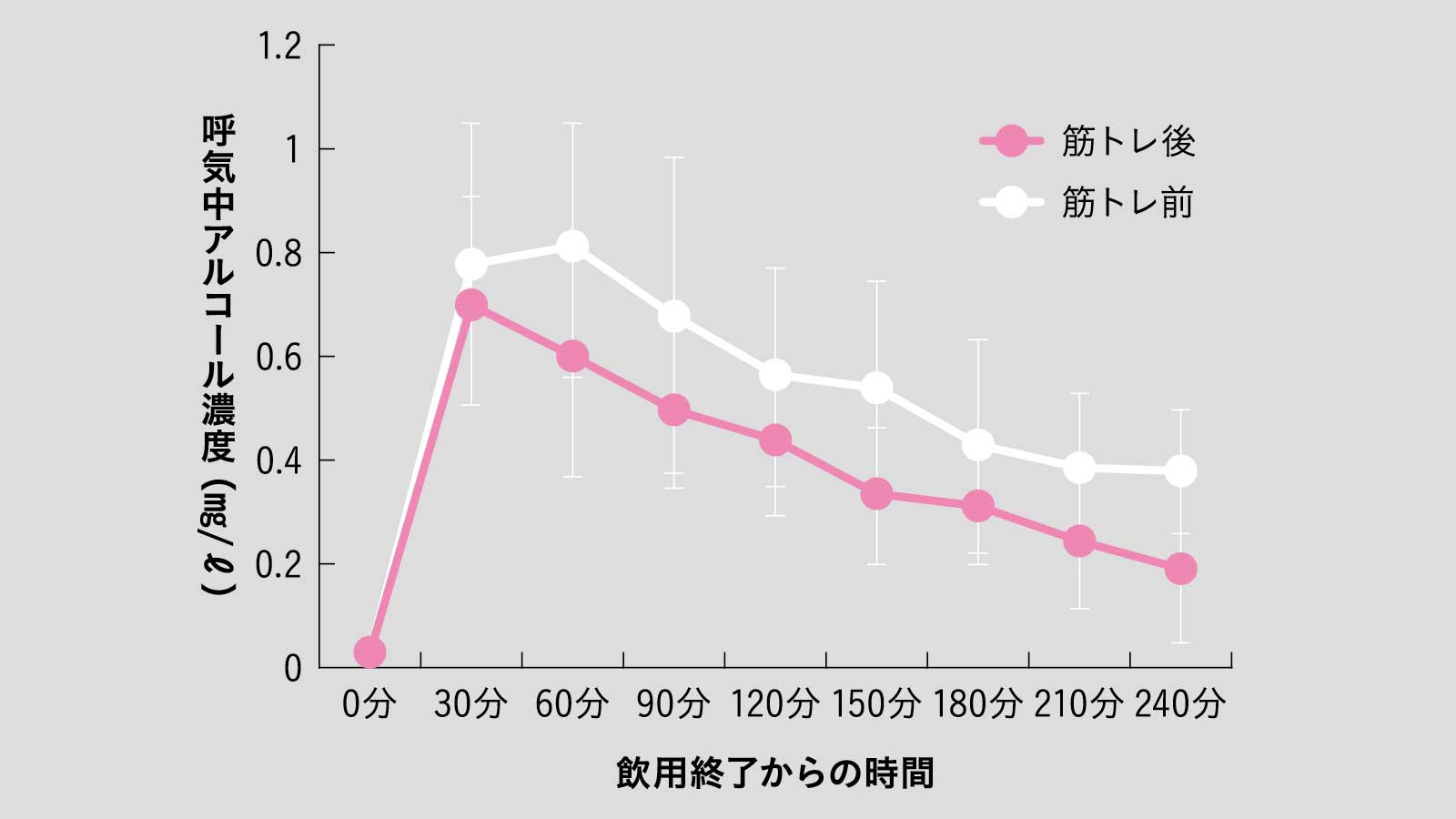
運動習慣のない20歳以上の健常者に週3回以上、12週間の筋トレを行ってもらった。終了後は筋肥大が確認されると同時に、20度の蒸留酒300mLを飲んでもらうと呼気中のアルコール濃度の低下が確認された。これは筋肥大によりアルコール代謝能が向上した結果と推察できる。
出典/『トレーニングによる筋機能の向上がアルコール代謝に及ぼす影響』(瀧澤一騎ら)
お酒を飲まなくても肝臓は悪くなる
肝臓の天敵はアルコール。お酒を飲み過ぎると、肝臓に炎症が起こり、脂肪肝も進む。これをアルコール性脂肪性肝疾患という。
だが1980年、過度な飲酒がなくても、アルコール性脂肪性肝疾患と似た状態に陥ると分かった。それが非アルコール性脂肪性肝疾患(NAFLD、ナッフルディー)。原因の多くは肥満だ。
ややこしいが、NAFLDはさらに2タイプに分類される。
脂肪肝はあるけれど、炎症が生じていないのが、非アルコール性脂肪肝(NAFL、ナッフル)。脂肪肝があり、炎症も生じているのが、非アルコール性脂肪肝炎(NASH、ナッシュ)だ。
NAFLDの約90%がNAFL、残りの10%がNASHとされる。NAFLも侮れないが、炎症を伴うNASHはより悪性。肝硬変、肝がんへ進むリスクが高い。
「さらに2020年、世界32か国の専門医が、脂肪肝の新概念としてMAFLD(マフルド)を提唱しました」(栗原先生)
ややこしい話はさらに続く。
「2023年、従来のNAFLDを、代謝概念も含め、MASLD(マッスルディー)と呼称変更すると国際的に合意されました」(竹原先生)
脂肪肝の分類
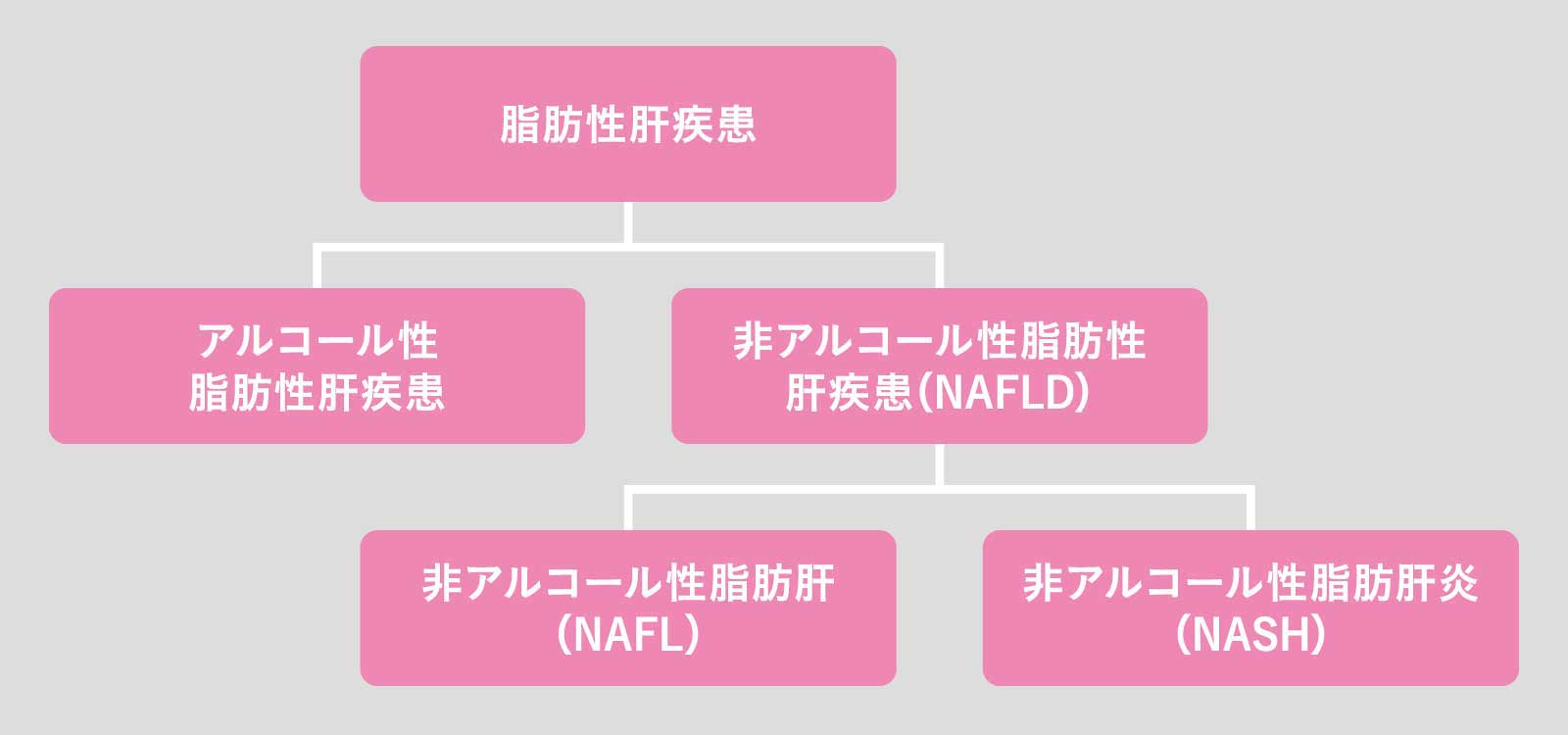
脂肪肝とは肝臓に5%以上の中性脂肪が溜まった状態。それはアルコールによるものとそうでないもの(NAFLD)に分類され、さらに炎症の有無でNAFLとNASHに分けられている。
そもそも肝臓に起こる炎症・線維化って何?
脂肪肝になると、慢性的な脂肪炎症が進み、線維化を経て肝硬変や肝がんといった怖い病気へ進行していく。では、そもそも脂肪肝による炎症、線維化とは、一体どういう状態なのか。
「肝臓を作る肝細胞に中性脂肪が溜まると膨らみ、周囲の肝細胞に影響して炎症を起こします。続いて炎症で壊死した肝細胞を処理するために、白血球の一種である炎症細胞が集まります。肝臓を元に戻すための反応の一つが、炎症なのです」(竹原先生)
傷ついた肝臓を修復するため、炎症細胞はコラーゲンなどからなる線維状の組織を作るように促す。線維化の始まりだ。
多少の線維化なら大騒ぎしなくてもいい。だが、炎症が慢性化し、線維化された範囲が広がり固定化すると、肝機能はガタ落ち。皮膚の傷も軽いうちなら元通りになるが、深い傷だとケロイド状の傷痕が残りやすい。それと似た後戻りできない変化が、肝臓内で起こるのだ。その終着駅は肝硬変。
皮膚のケロイド状の傷痕が元のキレイな状態に戻りにくいように、一度生じた肝硬変を復活させるのは難しい。NAFLD、NASHのうちに対処しておこう。
肝臓が悪くなると悪影響は腎臓に及ぶ
肝臓の具合が悪くなると、飛び火のように被害が及ぶ臓器がある。それが、腎臓だ。肝硬変などがあり、それが腎機能に悪影響を与えるのが、「肝腎症候群(HRS)」。肝腎症候群の直接の引き金は、腎臓の血流が大幅に減ること。
腎臓は血液を濾して浄化し、尿を作る。このため、心臓が送り出す血液の約5分の1が腎臓へ流れ込む。臓器100g当たりの安静時血流量(mL/分/100g)は、肝臓や脳の7倍にも達する。
肝臓は、血管内の水分量を保つためにアルブミンというタンパク質を作る。重度の肝疾患があるとアルブミン合成が滞り、血管外へ水分が漏れ出し、むくみが生じる。その分だけ血管を流れる血流量は減少するため、腎臓に流れ込む血液も減る。
さらに肝硬変により門脈の血圧が上がる「門脈圧亢進症」が起こると、腎臓の血流量は相対的に制限されてしまう。
血流が減ると腎臓は血圧を上げるホルモンを分泌するなどし、必死に血流を増やそうとする。すると血管が収縮しやすくなり、濾過能力はダウン。腎機能が落ちる。肝臓&腎臓はセットで大切に。
チェックリスト
- 食後に眠気を感じることが多い。
- 朝起きたときに疲れが残っている。
- ご飯や麺類は大盛りで頼む。
- 健康診断で糖尿病や高血圧を指摘された。
- 甘いジュースをよく飲む。
- 20歳前後と比べて10kg以上太った。
- 肝炎ウイルスのチェックをしたことがない。
- この1年間運動らしい運動をしていない。
- お酒をよく飲む。
- 喫煙をしている。


